Как спасти онкобольного: Обмануть смерть: какое лечение позволило максимально продлить жизнь Стива Джобса
Содержание
Обмануть смерть: какое лечение позволило максимально продлить жизнь Стива Джобса
Во Всемирный день борьбы против рака Forbes Life публикует отрывок из книги онколога Дэвида Агуса «Завтра начинается сегодня» о молекулярном таргетировании, которое использовалось для лечения Стива Джобса, и его применении сегодня
Закончили чтение тут
Человеческое тело невероятно живуче. Столкнувшись с болезнью или инфекцией, оно адаптируется, чтобы сохранить жизнь. При большинстве заболеваний тело чувствует себя лучше или хуже в зависимости от того, прогрессирует недуг или находится в ремиссии. Рак – одна из очень немногих болезней, которая бывает агрессивной и может перехитрить даже самое живучее тело. Как с раком ни борись, он становится лишь еще враждебнее, а шансы, что противораковая терапия поможет, становится все меньше. С другой стороны, в детском возрасте рак обычно излечим. Так что где-то есть «тумблер», который отличает слабые виды рака, которых можно победить, от сильных и выносливых, которые рано или поздно убивают человека. В возрасте от 25 до 50 лет люди заболевают раком сравнительно редко. Будущие исследования, скорее всего, установят причины этого и, может быть, найдут новые способы терапии, которые превратят смертоносные раки в слабые, которые можно победить. Или же рак можно будет каким-то образом отправить на «карантин» и сдерживать лекарствами, чтобы он не нанес вреда телу.
С другой стороны, в детском возрасте рак обычно излечим. Так что где-то есть «тумблер», который отличает слабые виды рака, которых можно победить, от сильных и выносливых, которые рано или поздно убивают человека. В возрасте от 25 до 50 лет люди заболевают раком сравнительно редко. Будущие исследования, скорее всего, установят причины этого и, может быть, найдут новые способы терапии, которые превратят смертоносные раки в слабые, которые можно победить. Или же рак можно будет каким-то образом отправить на «карантин» и сдерживать лекарствами, чтобы он не нанес вреда телу.
В прошлом я не раз критиковал свою отрасль медицины за отсутствие прогресса в области разработки методов лечения, которые могут замедлить развитие рака или вообще его предотвратить. Но сейчас наконец-то появилась надежда – благодаря новым технологиям: секвенированию опухолей и молекулярному таргетированию раковых опухолей препаратами, которые, по сути, отключают «тумблеры», заставляющие клетки идти вразнос. Это позволяет выгадать самое ценное, что у нас есть: время. Для смертельно больного пациента важны даже несколько лишних недель или месяцев – особенно если вот-вот должна появиться новая терапия. Сейчас молекулярное таргетирование используется намного чаще, чем в то время, когда мы применяли его для лечения Стива Джобса, но оно работает не во всех случаях: на данный момент оно помогает примерно 20–30% больных всеми видами рака. Кроме того, оно может быть очень дорогим, но я предполагаю, что это вскоре изменится: различные экономические силы приведут к снижению цен.
Это позволяет выгадать самое ценное, что у нас есть: время. Для смертельно больного пациента важны даже несколько лишних недель или месяцев – особенно если вот-вот должна появиться новая терапия. Сейчас молекулярное таргетирование используется намного чаще, чем в то время, когда мы применяли его для лечения Стива Джобса, но оно работает не во всех случаях: на данный момент оно помогает примерно 20–30% больных всеми видами рака. Кроме того, оно может быть очень дорогим, но я предполагаю, что это вскоре изменится: различные экономические силы приведут к снижению цен.
Образец рака, который используют для секвенирования, берут из так называемого парафинового блока; по сути, это очень тонкий «ломтик» рака, извлеченный из пациента и помещенный в вязкий материал (парафин). Там его хранят после операции; прежде чем отдать на генетическое тестирование, его исследует патологоанатом. У каждого больного раком есть такой парафиновый блок — образец опухоли, по которому был установлен первоначальный диагноз. Из этого образца изолируется и секвенируется ДНК. Сравнивая ДНК из клеток биопсии со здоровыми клетками пациента, мы узнаем, какие изменения ДНК сделали клетку раковой. Это «тумблеры», которые включили рак.
Из этого образца изолируется и секвенируется ДНК. Сравнивая ДНК из клеток биопсии со здоровыми клетками пациента, мы узнаем, какие изменения ДНК сделали клетку раковой. Это «тумблеры», которые включили рак.
[Далее автор приводит пример секвенирования опухоли у пациента с раком легких — прим. ред. Forbes Life]
Вернемся к результатам секвенирования. Для одной из целей, гена киназы анапластической лимфомы (ALK), существует лекарство, одобренное FDA. Это лекарство просто великолепно помогает, но только тем пациентам, у которых этот ген изменен. Еще одна хорошая новость для секвенированного здесь рака состоит в том, что пациент не только может попробовать, по крайней мере, одну существующую терапию, но и записаться на десять разных клинических испытаний — это возможности попробовать другие лекарства, действие которых на этот тип рака пока проверяется.
Вы можете узнать все о любых клинических испытаниях, проводящихся сегодня, зайдя на сайт clinicaltrial. gov. Там вы увидите, на какие испытания все еще приглашают новых пациентов и как на них записаться. Клинических испытаний не нужно бояться: они очень важны для поиска новых решений и определения, какие лекарства каким людям помогают — даже если сами они помогают лишь небольшому числу пациентов. Конечно, в будущем мы сможем улучшить качество клинических испытаний, чтобы их результаты имели большее значение для большего числа людей, а также успешность разработки лекарств и новых методов лечения. Не стоит забывать, что клинические испытания новых лекарств или методов лечения и ухода проводятся только после того, как они будут проверены в лаборатории — на клетках и животных-моделях. Самые многообещающие методы, обнаруженные в ранних экспериментах, затем изучают на людях с помощью тщательно контролируемых испытаний, которые следуют строжайшему протоколу в течение нескольких этапов. Для любого клинического испытания существуют так называемые критерии приемлемости, которые строго определяют, кто может в нем участвовать, а кто — нет.
gov. Там вы увидите, на какие испытания все еще приглашают новых пациентов и как на них записаться. Клинических испытаний не нужно бояться: они очень важны для поиска новых решений и определения, какие лекарства каким людям помогают — даже если сами они помогают лишь небольшому числу пациентов. Конечно, в будущем мы сможем улучшить качество клинических испытаний, чтобы их результаты имели большее значение для большего числа людей, а также успешность разработки лекарств и новых методов лечения. Не стоит забывать, что клинические испытания новых лекарств или методов лечения и ухода проводятся только после того, как они будут проверены в лаборатории — на клетках и животных-моделях. Самые многообещающие методы, обнаруженные в ранних экспериментах, затем изучают на людях с помощью тщательно контролируемых испытаний, которые следуют строжайшему протоколу в течение нескольких этапов. Для любого клинического испытания существуют так называемые критерии приемлемости, которые строго определяют, кто может в нем участвовать, а кто — нет. Это гарантирует наиболее надежные результаты, потому что участники должны быть похожи друг на друга по ключевым параметрам: возраст, пол, конкретная болезнь, прошлые методы лечения, состояние здоровья. Цели различных этапов испытания, в зависимости от вопросов, на которые мы пытаемся ответить, могут быть следующими: показать, что новый метод лечения безопасен, работает лучше, чем уже имеющиеся, или обладает меньшим количеством побочных эффектов, чем стандартная терапия.
Это гарантирует наиболее надежные результаты, потому что участники должны быть похожи друг на друга по ключевым параметрам: возраст, пол, конкретная болезнь, прошлые методы лечения, состояние здоровья. Цели различных этапов испытания, в зависимости от вопросов, на которые мы пытаемся ответить, могут быть следующими: показать, что новый метод лечения безопасен, работает лучше, чем уже имеющиеся, или обладает меньшим количеством побочных эффектов, чем стандартная терапия.
Если человек болен, для него важно прожить день, неделю, несколько месяцев. Потому что испытания новых препаратов идут непрерывно, и новое лечение может появиться вот-вот. Например, сейчас молекулярное таргетирование используется намного чаще, чем тогда, когда его применили для лечения Стива Джобса, и на данный момент оно помогает уже 20–30% больных.
Все клинические испытания в США должны пройти оценку экспертного совета. Это независимый комитет профессионалов, включающий в себя врачей, ученых, статистиков и адвокатов пациентов; его задача — защищать права, безопасность и благополучие участников клинического испытания и минимизировать риски. Пациенты, дающие согласие на испытание, должны быть полностью информированы и защищены.
Это независимый комитет профессионалов, включающий в себя врачей, ученых, статистиков и адвокатов пациентов; его задача — защищать права, безопасность и благополучие участников клинического испытания и минимизировать риски. Пациенты, дающие согласие на испытание, должны быть полностью информированы и защищены.
Лучшие испытания «рандомизируются»: одна группа получает экспериментальное лекарство, другая — стандартное общепринятое лечение. Это позволяет нам сравнивать новую терапию с уже имеющейся. Кроме того, рандомизация гарантирует, что все участники получат либо новое экспериментальное лечение, либо стандартное. В «двойном слепом» исследовании ни пациенты, ни врачи не знают, какое именно лечение получает пациент; это повышает степень доверия к результатам, потому что ученые при этом обычно менее пристрастны в своих оценках. Если вы участвуете в рандомизированном и «двойном слепом» клиническом испытании, то вам об этом сообщают через процесс информированного согласия, и уже после этого вы решаете, участвовать или нет.
Меня часто спрашивают о плацебо: многие пациенты, фантазирующие, как им дадут на клиническом испытании новейшее супер-лекарство, боятся, что их отправят в группу плацебо и они ничего не получат. Плацебо — это «пустые пилюли»: внешне они выглядят точно так же, как таблетки, которые изучаются на испытании, но при этом не оказывают никакого действия. (Плацебо могут быть не только таблетками, но и, например, жидкостями или порошками; главное — чтобы они внешне были неотличимы от экспериментального лекарства.) На самом деле в большинстве клинических испытаний, связанных с раком, плацебо мы не используем. Но в некоторых испытаниях плацебо используют, и не зря: иногда это единственный способ определить, работает новый подход или новое лекарство или нет. В этих случаях участников всегда предупреждают через процесс информированного согласия. К тому же любое испытание в любой момент можно прервать, если одна группа показывает значительно лучшие результаты, чем другая. Именно так произошло в апреле 1998 года во время испытаний противоракового препарата тамоксифена. Когда врачи обнаружили, что у женщин из группы риска, участвовавших в испытании по профилактике рака груди, проводимом Национальным институтом рака, при приеме тамоксифена количество случаев рака уменьшилось на 45 процентов, участницам, принимавшим плацебо, тут же предложили перейти на прием настоящего лекарства.
Именно так произошло в апреле 1998 года во время испытаний противоракового препарата тамоксифена. Когда врачи обнаружили, что у женщин из группы риска, участвовавших в испытании по профилактике рака груди, проводимом Национальным институтом рака, при приеме тамоксифена количество случаев рака уменьшилось на 45 процентов, участницам, принимавшим плацебо, тут же предложили перейти на прием настоящего лекарства.
Теперь вернемся к генетическому профилю пациента с раком легких. Это не мой пациент, но я могу привести немало примеров из собственного опыта, которые показывают не только эффективность лекарств в борьбе с раковыми клетками, но и важность дозировки. Нижеприведенная история реальна, но я изменил имя пациента — назовем его Рик.
У Рика рак легких — опухоль, содержащая тот же измененный ген ALK, на который воздействует лекарство церитиниб (зикадия) и еще несколько средств.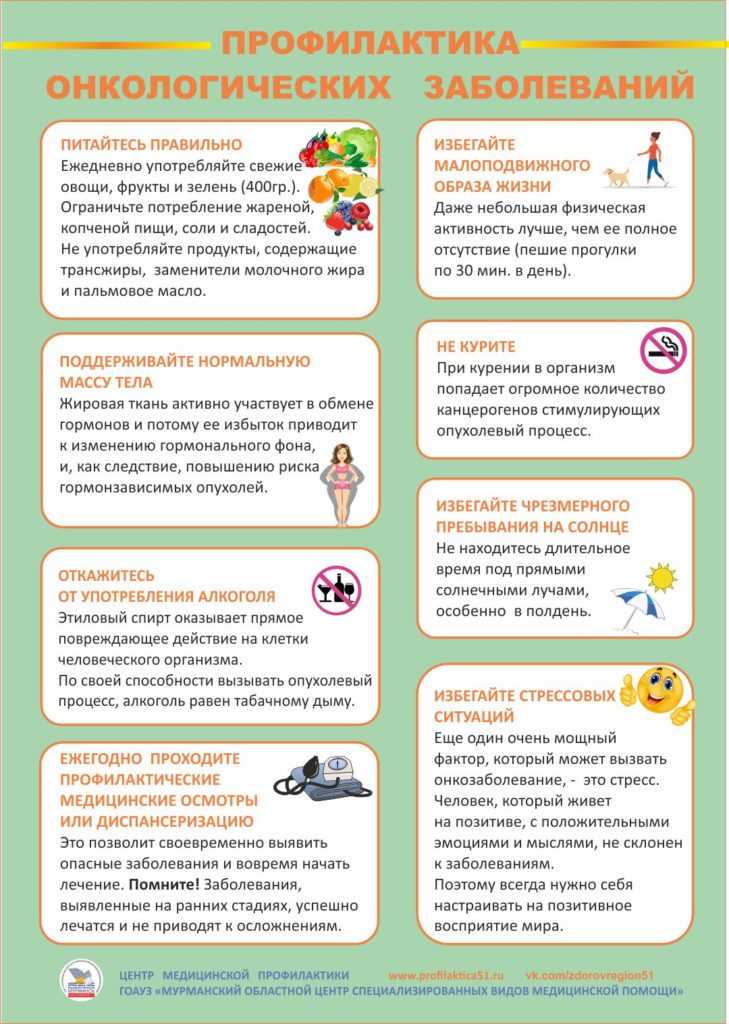 Поначалу опухоль, пошедшая метастазами по всему телу, прекрасно реагировала на лечение одним из лекарств, нацеленных на ALK. Но со временем, как часто бывает со скрытными видами рака, некоторые клетки смогли избежать лекарства и добрались до его мозга, где тоже стала расти опухоль. В остальном теле рак уже не разрастался и по-прежнему поддавался лечению.
Поначалу опухоль, пошедшая метастазами по всему телу, прекрасно реагировала на лечение одним из лекарств, нацеленных на ALK. Но со временем, как часто бывает со скрытными видами рака, некоторые клетки смогли избежать лекарства и добрались до его мозга, где тоже стала расти опухоль. В остальном теле рак уже не разрастался и по-прежнему поддавался лечению.
Обсуждая его случай с коллегами, я спросил, что же теперь делать, чтобы бороться с раком. Мое «оружие» не добиралось до мозга Рика из-за гемато-энцефалического барьера, защищающего орган от чужеродных молекул. Эта «стена» должна изолировать мозг, но в данном конкретном случае приносила пациенту вред: она впустила рак, но не пропускала противораковое лекарство. Некоторые коллеги предложили давать лекарство не каждый день, а через день, но большими дозами — в надежде, что оно сможет все-таки «пробить» гемато-энцефалический барьер и попасть в мозг. Я опять-таки действовал вслепую, но терять было нечего, так что я попробовал предложенный способ, и он сработал. На тот момент, когда я пишу эти строки, Рик все еще остается одним из лидеров огромной компании и по-прежнему работает каждый день — почти через четыре года после постановки диагноза «рак легких». Правильное лекарство в правильных дозах может спасти жизнь.
На тот момент, когда я пишу эти строки, Рик все еще остается одним из лидеров огромной компании и по-прежнему работает каждый день — почти через четыре года после постановки диагноза «рак легких». Правильное лекарство в правильных дозах может спасти жизнь.
От редакции Forbes Life:
Профессор Дэвид Агус — врач, сумевший максимально продлить жизнь Стиву Джобсу, директор онкоцентра Калифорнии и один из ведущих мировых специалистов в области новых медицинских технологий. В книге «Завтра начинается сегодня» он подробно объясняет, как сохранить здоровье и прожить долгую жизнь. Рассказывая о медицине настоящего, он пишет о нашем будущем. Согласно исследованиям доктора Агуса, уже через несколько лет медицина, двигаясь теми же темпами, что сейчас, создаст каждому иммунную систему для борьбы с главной проблемой современного мира — раком. Медицина ближайшего будущего будет менять ДНК, снизит до минимума риск сердечного приступа, остановит старение и разработает препараты без побочных эффектов.
Но наша собственная задача — оберегать свое здоровье здесь и сейчас и системно, регулярно соблюдать простые правила. «Я не могу спокойно думать о том, что многие мои пациенты, скорее всего, могли бы предотвратить страдания от рака или других серьезных заболеваний, если бы что-то сделали иначе на более ранних этапах жизни, — пишет Агус. — Лучше контролировали вес. Лучше справлялись со стрессом. Раньше бросили курить. Регулярно занимались физическими нагрузками. Понимали, что говорит им тело, и действовали в соответствии с этим. Не откладывали до последнего важные анализы и скрининги, которые обнаружили бы болезнь на ранней стадии».
- «Стив Джобс пришел слишком поздно»: онколог Дэвид Агус о том, почему не смог вылечить основателя Apple от рака
Легкого дыхание: новая методика позволит спасти тысячи онкобольных | Статьи
У пациентов с раком легких появился шанс на повышение выживаемости и улучшение качества жизни — в санкт-петербургском НМИЦ онкологии им. Н.Н. Петрова модифицировали существующую методику операций. Нововведение позволяет удалять лишь одну долю легкого. Сейчас в России до 50% пациентов с операбельным раком легкого подвергаются пневмонэктомии — полному удалению пораженного органа. Хотя у половины из них можно удалять лишь одну его долю. В НМИЦ онкологии им. Н.Н. Петрова сделано уже 260 таких операций, и опыт решено распространить по всей стране. На днях в центре провели первый бесплатный мастер-класс для врачей, которые решили перенять эту методику. Проводить такие показательные операции будут и в регионах.
Н.Н. Петрова модифицировали существующую методику операций. Нововведение позволяет удалять лишь одну долю легкого. Сейчас в России до 50% пациентов с операбельным раком легкого подвергаются пневмонэктомии — полному удалению пораженного органа. Хотя у половины из них можно удалять лишь одну его долю. В НМИЦ онкологии им. Н.Н. Петрова сделано уже 260 таких операций, и опыт решено распространить по всей стране. На днях в центре провели первый бесплатный мастер-класс для врачей, которые решили перенять эту методику. Проводить такие показательные операции будут и в регионах.
Ежегодно в России выявляется более 60 тыс. больных раком легкого, 70–80% из которых — пациенты с IV стадией болезни, для которых хирургическое вмешательство неприемлемо, рассказал «Известиям» заведующий хирургическим торакальным отделением НМИЦ онкологии им. Н.Н. Петрова Евгений Левченко.
— Остается примерно 20–30% пациентов, которым показано хирургическое вмешательство. В половине случаев (при периферическом расположении опухоли) удается выполнить лобэктомию. А остальным (при центральном ее расположении) обычно проводят пневмонэктомию, хотя в 80% случаев можно провести бронхопластическую лобэктомию — то есть сохранить здоровую часть органа, — пояснил он.
А остальным (при центральном ее расположении) обычно проводят пневмонэктомию, хотя в 80% случаев можно провести бронхопластическую лобэктомию — то есть сохранить здоровую часть органа, — пояснил он.
Только за 2018 год Евгений Левченко провел 50 таких операций. Всего же на его счету 260 бронхопластик — это самый большой опыт для торакального хирурга во всем мире. В НМИЦ онкологии им. Н.Н. Петрова количество таких операций в разы превосходит количество пневмонэктомий. А в среднем по стране бронхопластические операции при раке легкого составляют 5–10% от общего количества хирургических вмешательств.
Рак легкого чаще всего развивается у длительно и интенсивно курящих людей преимущественно старше 60 лет с целым рядом сердечно-сосудистых, бронхолегочных и других сопутствующих заболеваний. Именно у этой категории больных после пневмонэктомий отмечается высокая частота осложнений, дающих плохой прогноз.
— Частичное удаление легкого позволяет улучшить качество жизни пациента, условия реабилитации больных и отдаленные результаты лечения. Ведь многие больные после удаления всего легкого умирают не от прогрессирования онкологического заболевания, а от сопутствующей сердечной патологии. Потому что легкие и сердце находятся в очень тесном взаимодействии, — рассказал Евгений Левченко.
Ведь многие больные после удаления всего легкого умирают не от прогрессирования онкологического заболевания, а от сопутствующей сердечной патологии. Потому что легкие и сердце находятся в очень тесном взаимодействии, — рассказал Евгений Левченко.
В процесс проведения реконструктивных операций хирурги НМИЦ онкологии им. Н.Н. Петрова добавили две тонкости, которые позволяют улучшить результат именно для онкобольных. Евгений Левченко формирует анастомоз (соединение двух полых органов, в данном случае бронхов), на одно полукольцо вводя бронх меньшего диаметра в бронх большего диаметра — как бы «прикрывает» полученное соустье собственным мышечным лоскутом пациента на сосудистой ножке.
Такое соединение бронхов обладает большим запасом прочности и меньшими рисками осложнений, чем при полном удалении легкого. Получается двойная выгода для пациента — лучшее качество жизни при увеличенной надежности операции. Метод уже зарекомендовал себя на практике. По словам врача, не исключено, что и другие хирурги опытным путем пришли к этому же решению проблемы, просто их работа не описана в медицинской литературе.
Такие операции — вершина торакальной хирургии, для их проведения требуется очень опытный хирург и слаженный тандем анестезиологической и реанимационной бригад. Впрочем, по словам Евгения Левченко, в последние 5–7 лет ситуация стала меняться в лучшую сторону. Так, на днях в центре провели первый мастер-класс для врачей, и в нем захотели поучаствовать более ста медиков.
— Я в торакальной онкологии около 30 лет, но именно из этого мастер-класса почерпнул для себя пару ранее мной не используемых приемов, которые могут существенно влиять на ход операции и определять благоприятное течение послеоперационного периода, — сказал «Известиям» замдиректора по научной работе Научно-практического центра клинических исследований и оценки медицинских технологий департамента здравоохранения Москвы, доктор медицинских наук, профессор Александр Завьялов.
Он подчеркнул, что проведение таких мастер-классов очень полезно для всего онкологического хирургического сообщества.
Справка «Известий»
Евгений Левченко — мировой лидер по выполнению изолированной химиоперфузии легкого и плевры. В 2009 году он провел химиоперфузию 17-летней пациентке с многочисленными метастазами в легких. Во время вмешательства он удалил в общей сложности 70 метастазов и добился стойкой ремиссии, несмотря на агрессивность первичной опухоли — остеогенной саркомы. Пациентка до сих пор благополучно живет без признаков прогрессирования болезни.
В 2009 году он провел химиоперфузию 17-летней пациентке с многочисленными метастазами в легких. Во время вмешательства он удалил в общей сложности 70 метастазов и добился стойкой ремиссии, несмотря на агрессивность первичной опухоли — остеогенной саркомы. Пациентка до сих пор благополучно живет без признаков прогрессирования болезни.
За девять лет — с 2010 по 2018 год — хирург провел 180 перфузий. Это больше, чем во всех европейских клиниках, выполняющих этот вид операции, вместе взятых. В 2017 году за одну из таких операций он был удостоен премии фонда имени академика В.Н. Перельмана.
ЧИТАЙТЕ ТАКЖЕ
Реклама
Уход за пациентами с запущенным раком в конце жизни
Когда прекращать лечение рака
Когда у вас рак, и вы безуспешно перепробовали множество методов лечения, трудно понять, когда следует прекратить лечение. Иногда, даже при самом лучшем уходе, рак продолжает распространяться. Это трудно принять, но лучшим выходом для вас в этот момент может быть прекращение лечения рака. Вместо этого вы могли бы сосредоточиться на уходе, чтобы вам было комфортно и не было боли.
Это трудно принять, но лучшим выходом для вас в этот момент может быть прекращение лечения рака. Вместо этого вы могли бы сосредоточиться на уходе, чтобы вам было комфортно и не было боли.
Ниже объясняется, как узнать, когда пора прекратить лечение и сосредоточиться на уходе в конце жизни. Вы можете использовать эту информацию, чтобы поговорить со своим врачом о возможных вариантах и выбрать наилучшее лечение для вас.
Рак лучше всего поддается лечению в первый раз.
Когда вы впервые лечите опухоль, есть надежда, что лечение уничтожит раковые клетки и предотвратит их повторное появление. Но если ваша опухоль продолжает расти, даже при лечении, вероятность того, что дополнительное лечение поможет, меньше.
Это особенно верно для солидных опухолей, таких как рак молочной железы, толстой кишки и легких, а также саркома. Врачи много знают о том, как эти виды рака увеличиваются или уменьшаются с течением времени и как они реагируют на лечение. Они обнаружили, что лечение за лечением практически не приносит пользы.
Они обнаружили, что лечение за лечением практически не приносит пользы.
Когда пора задуматься о прекращении лечения рака?
Если вы прошли три различных курса лечения, и ваш рак вырос или распространился, дальнейшее лечение обычно не поможет вам почувствовать себя лучше или увеличить ваши шансы на продолжительность жизни. Вместо этого более продолжительное лечение может вызвать серьезные побочные эффекты, которые укорачивают вашу жизнь и ухудшают качество оставшегося времени.
Тем не менее, почти половина больных раком на поздних стадиях продолжают получать химиотерапию, даже если она практически не может им помочь. Они в конечном итоге страдают, когда они не должны.
Как узнать, когда прекратить лечение?
И пациенту, и врачу может быть трудно говорить о прекращении лечения рака и сосредоточиться на уходе в конце жизни. Возможно, вам придется начать обсуждение. Ваш врач должен дать вам четкие ответы на любые вопросы, которые вы задаете.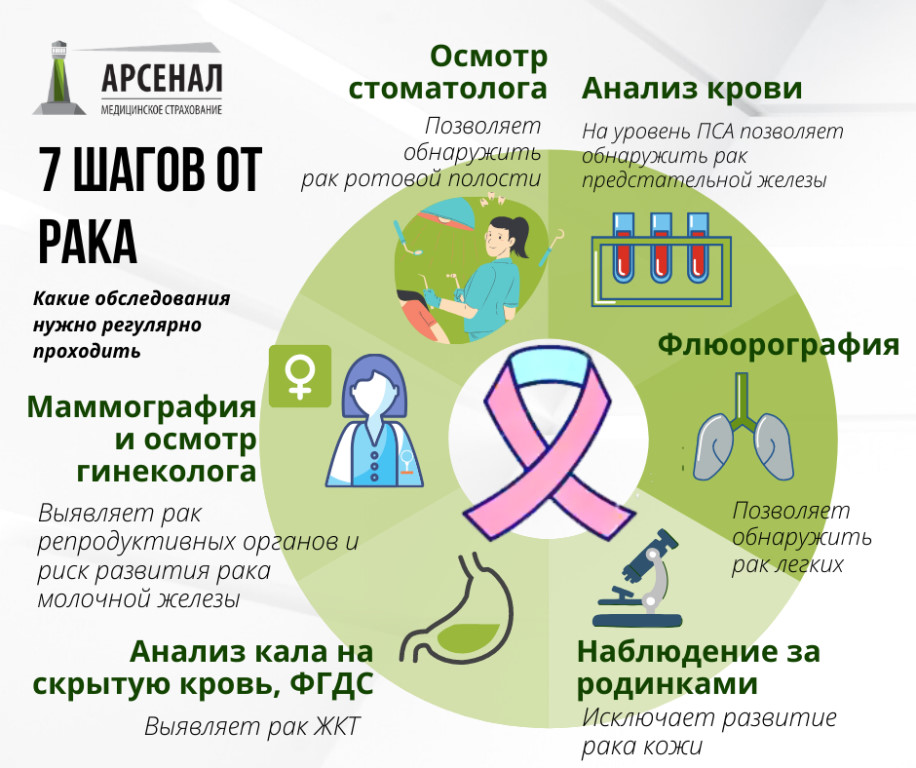
Вам необходимо понять, насколько далеко зашел ваш рак. Спросите своего врача о стадии вашего рака и о том, насколько он распространился. Спросите о своем прогнозе или о том, как долго вам осталось жить. Никто не может знать точно, но ваш врач должен сказать вам диапазон месяцев или лет. И вам нужно знать, поможет ли дальнейшее лечение рака вам жить дольше. Попросите вашего врача объяснить риски и преимущества любого лечения. Борьба с раком больше не может быть лучшим решением для вас.
Иногда, если больше нет известных методов лечения и вы хотите продолжить попытки, вы можете присоединиться к клиническому испытанию. Клинические испытания предлагают новые, экспериментальные методы лечения. Спросите своего врача, имеете ли вы право на участие в клиническом испытании. Или проверьте www.clinicaltrials.gov.
В любой момент лечения вы можете получить помощь для облегчения симптомов и улучшения качества жизни. Это называется паллиативная помощь. Если вы решили, что больше не хотите лечиться от рака, пришло время сосредоточиться на паллиативной помощи, называемой хосписной.
Хосписная помощь улучшает качество вашей жизни.
Уход в конце жизни называется уходом в хосписе. Хоспис — это уход за вашими физическими, умственными и духовными потребностями в конце жизни. Он не лечит рак, но помогает избавиться от боли и других симптомов. И это поможет вам и вашей семье получить максимальную отдачу от времени, которое вы провели вместе.
Хосписная помощь может оказываться у вас дома, в хосписе или в больнице. Услуги включают:
- Врачебная и сестринская помощь
- Лечение боли
- Медицинское оборудование и лекарства для облегчения симптомов
- Консультации по поводу горя для семьи и друзей
- Услуги социального работника
- Временный уход, чтобы дать вашим опекунам передышку
Когда лучше всего обратиться в хоспис?
Вы можете достичь точки, когда для вас не будет более эффективных методов лечения рака. По данным Американского общества клинической онкологии (ASCO), именно тогда вам следует обратиться за помощью в хоспис. Возможно, вы достигли этой точки, если:
Возможно, вы достигли этой точки, если:
- Ваш врач считает, что вы не проживете больше шести месяцев.
- Нет других методов лечения с большей пользой, чем с риском.
- Вы хотите сосредоточиться на качестве жизни в оставшееся время.
Этот отчет предназначен для использования при разговоре со своим лечащим врачом. Это не замена медицинской консультации и лечению. Вы используете этот отчет на свой страх и риск.
© 2012 Consumer Reports. Разработан в сотрудничестве с Американским обществом клинической онкологии. Чтобы узнать больше об источниках, использованных в этом отчете, и условиях использования, посетите ConsumerHealthChoices.org/about-us/.
07/2014
Как подружиться с больным раком
Дружба и рак
Сегодня большинство больных раком проходят амбулаторное лечение, то есть им не нужно оставаться в больнице. В это время им часто нужна помощь, поддержка и поощрение.
Многие исследования показали, что выжившие после рака при сильной эмоциональной поддержке, как правило, лучше приспосабливаются к изменениям, которые приносит рак, имеют более позитивный взгляд на жизнь и часто сообщают о лучшем качестве жизни. Исследования показали, что больным раком людям нужна поддержка друзей. Вы можете сильно изменить жизнь человека, больного раком.
Друзья больных раком часто хотят помочь, но не знают, что делать. |
Проводя время со своим другом и узнавая больше о том, как рак влияет на его повседневную жизнь, не спускайте глаз с других вещей, которые вы можете предложить. Посмотрите, как ваш друг реагирует на различные действия, и знайте, что ситуация может измениться по мере продолжения лечения. Адаптация вашей помощи к тому, что им нужно и нравится больше всего, — лучший способ быть другом. Здесь мы дадим вам несколько идей о том, с чего начать.
Что вы можете сделать: Заметки и звонки
Убедитесь, что ваш друг знает, что он важен для вас. Покажите, что вы все еще заботитесь о своем друге, несмотря на изменения в том, что он может делать или как он выглядит.
Покажите, что вы все еще заботитесь о своем друге, несмотря на изменения в том, что он может делать или как он выглядит.
- Отправляйте короткие, частые заметки или текстовые сообщения или совершайте короткие регулярные звонки
- Задать вопрос
- Завершите вызов или заметку фразой «Я скоро снова свяжусь с вами» и выполните
- Звоните в удобное для вашего друга время или назначьте время, когда он позвонит вам
- Немедленно отвечайте на их сообщения
- Спросите у человека, который помогает в повседневном уходе за ним (опекуна), что еще ему может понадобиться
Что вы можете сделать: Посещение
Рак может быть очень изолирующим. Попробуйте провести время со своим другом — вы можете быть желанным отвлечением и помочь ему почувствовать себя так, как он чувствовал до того, как рак стал основным направлением их жизни.
- Всегда звоните перед посещением. Проявите понимание, если ваш друг не сможет вас увидеть в это время.

- Запланируйте визит, который позволит вам также оказать физическую и эмоциональную поддержку лицу, осуществляющему уход. Может быть, вы можете договориться остаться со своим другом, пока сиделка уйдет из дома на пару часов.
- Делайте короткие, регулярные визиты, а не длительные, нечастые. Поймите, что ваш друг может не хотеть разговаривать, но ему может не нравиться и одиночество.
- Начните и завершите визит прикосновением, объятием или рукопожатием.
- Проявите понимание, если вас спросят .
- Всегда упоминайте о своем следующем посещении, чтобы ваш друг мог с нетерпением ждать его.
- Предложите принести закуску или угощение, чтобы поделиться ими, чтобы ваш визит не был навязчивым для опекуна.
- Старайтесь посещать в другое время, кроме выходных или праздников, когда другие могут прийти. Время может казаться одному и тому же прикованному к дому пациенту. Утро вторника может быть таким же одиноким, как и субботний вечер.

- Возьмите свое рукоделие, кроссворд или книгу и составьте компанию другу, пока он дремлет или смотрит телевизор.
- Делитесь любимой музыкой, смотрите любимые телепередачи или фильмы с друзьями.
- Прочитайте отрывки из книги или газеты или найдите интересные темы в Интернете и кратко изложите их для своего друга.
- Предложите другу немного прогуляться, если он захочет.
Не бойтесь прикоснуться, обнять или пожать руку другу |
Что вы можете сделать: Беседа
Многие люди переживают, что не знают, что сказать больному раком. Постарайтесь помнить, что самое главное — это не то, что вы говорите, а то, что вы рядом и готовы слушать. Постарайтесь услышать и понять, что чувствует ваш друг. Дайте им понять, что вы открыты для разговора, когда им захочется. Или, если человек не хочет говорить, дайте ему знать, что это тоже нормально.
- Слушайте, не чувствуя, что вы всегда должны отвечать. Иногда заботливый слушатель — это то, что человеку нужно больше всего.
- Переведите разговор на уровень концентрации внимания вашего друга, чтобы он не чувствовал себя подавленным или виноватым из-за того, что не может говорить.
- Помогите своему другу сосредоточиться на том, что вызывает у него положительные чувства, например, на спорте, религии, путешествиях или домашних животных.
- Помогите своему другу сохранить активную роль в дружбе, спрашивая совета, мнения и вопросы, даже если вы не получаете ожидаемого ответа.
- Спросите своего друга, есть ли у него дискомфорт. Предложите новые способы чувствовать себя более комфортно, например, используйте больше подушек или переставьте мебель.
- Делайте искренние комплименты, например: «Ты сегодня выглядишь отдохнувшим».
- Поддержите чувства своего друга. Позвольте им быть негативными, замкнутыми или молчаливыми.
 Не поддавайтесь желанию сменить тему.
Не поддавайтесь желанию сменить тему. - Не призывайте друга бороться с болезнью, если он считает, что это слишком сложно.
- Не говори им, насколько они сильны; они могут чувствовать необходимость действовать решительно, даже когда они грустны или истощены.
- Не забудьте включить своего друга, когда разговариваете с другими в комнате.
- Предположим, что ваш друг слышит вас, даже если кажется, что он спит или ошеломлен.
- Не давайте медицинских советов или своего мнения о таких вещах, как диета, витамины и лечение травами.
- Уважайте их решения о лечении рака, даже если вы не согласны.
- Не напоминайте им о прошлом поведении, которое может быть связано с болезнью, например, об употреблении алкоголя или курении. Некоторые люди чувствуют себя виноватыми из-за этих вещей.
Задайте вопросы другу. Спросите их совета и мнения. |
Чем вы можете заниматься: Поручения и проекты
Многие люди хотят помочь друзьям, переживающим трудные времена. Имейте в виду, что желание помочь и предложение быть рядом с вашим другом — это самое важное.
Имейте в виду, что желание помочь и предложение быть рядом с вашим другом — это самое важное.
- Немедленно позаботьтесь о любых срочных делах, которые нужны вашему другу или опекуну.
- Выполнить поручение сиделки; это так же полезно, как поручение для вашего друга.
- Ваш друг больше оценит, если вы будете выполнять частые запланированные поручения, а не выполнять меньше дел, которые отнимают много времени.
- Регулярно ищите способы помочь.
- Заранее планируйте проекты и приступайте к ним только после разговора с воспитателем.
- Включите человека в обычные рабочие проекты, планы и общественные мероприятия. Пусть они сами скажут вам, если обязательства слишком велики, чтобы с ними справиться.
- Проверьте, прежде чем что-то делать для вашего коллеги, больного раком, независимо от того, насколько полезным вы считаете себя. Держите их в курсе того, что происходит на работе.
Предлагаемые идеи:
- Получить список задач.
 Организуйте друзей, соседей и коллег, чтобы они помогали выполнять задачи на регулярной еженедельной основе. Существуют специальные сайты, которые могут в этом помочь.
Организуйте друзей, соседей и коллег, чтобы они помогали выполнять задачи на регулярной еженедельной основе. Существуют специальные сайты, которые могут в этом помочь. - Раз в неделю готовьте обед для вашего друга и его опекуна. Если ваш друг проходит курс химиотерапии, спросите, что он хочет есть.
- Каждую субботу в течение часа убирайте дом своего друга.
- Ухаживайте за газоном или садом вашего друга два раза в месяц.
- Присмотрите за детьми, присмотрите за домашними животными или позаботьтесь о растениях вашего друга.
- Возьмите на себя обязательство водить своего ребенка на футбольную тренировку или уроки музыки два раза в неделю.
- Возврат или получение библиотечных книг, фильмов или книг на компакт-дисках.
- Купить продукты.
- Идите на почту.
- Забрать рецепты.
- Помогите составить список дел.
- Отвезти семью или друзей в аэропорт или отель и обратно.

Что вы можете сделать: Как предложить поддержку
Некоторым людям трудно принять поддержку, даже когда они в ней нуждаются. Не удивляйтесь и не обижайтесь, если ваш друг откажется помочь. Это не ты. Это больше о гордости и их потребности в независимости.
- Оказывайте эмоциональную поддержку своим присутствием и прикосновениями.
- Помогите сиделке. При этом вы поможете своему другу. Многие люди боятся быть обузой для своих близких.
- Предлагайте практические идеи о том, чем вы можете помочь, а затем доводите дело до конца.
- Предположим, что вам нужна помощь, даже если есть другие люди, которые тоже помогают.
- Если вашему другу нужно медицинское оборудование или деньги на лечение, вы можете подумать о том, чтобы что-то пожертвовать или организовать способы сбора денег,
Что вы можете сделать: Подарки
Ищите небольшие практичные вещи, которые могут понадобиться вашему другу или просто понравиться ему. Подумайте о том, на что похож их обычный день и что может сделать его немного лучше. Всегда хорошо смеяться и улыбаться, так что ищите забавные вещи для своего друга.
Подумайте о том, на что похож их обычный день и что может сделать его немного лучше. Всегда хорошо смеяться и улыбаться, так что ищите забавные вещи для своего друга.
- Убедитесь, что подарки сразу пригодятся. Маленькие подарки, подаренные часто, обычно лучше, чем большие разовые подарки.
- Подарить воспитателю подарок; это так же приветствуется, как подарок вашему другу.
- Настаивайте на том, что благодарственное письмо не требуется.
Предлагаемые идеи:
- Мягкие или глупые носки
- Веселые шапки или шарфы
- Яркие, мягкие мочалки, полотенца или простыни
- Шелковые или атласные наволочки
- Пижама или халат
- Необычные туалетные принадлежности, такие как мыло и лосьон
- Открытки с марками
- Любимые или необычные продукты или закуски
- Предметы ухода за собой, такие как справочник по раку, специальная подушка или грелка
- Устройство для массажа
- Маленький беспроводной телефон
- Фотографии друзей
- Компакт-диск или загрузка любимой успокаивающей музыки или звуков природы вашего друга
- Смешные фильмы
- Аудиокниги
- Журнал или блокнот
Каждый, каким бы сильным он ни был, может извлечь выгоду из наличия друга. Ваш друг, больной раком, нуждается в вас и вашей поддержке.
Ваш друг, больной раком, нуждается в вас и вашей поддержке.
Чего не следует делать
- Предлагайте советы, о которых они не просят, или осуждайте их.
- Считаете, что должны мириться с серьезными проявлениями гнева или перепадами настроения. Вы не должны мириться с деструктивным или оскорбительным поведением только потому, что кто-то болен.
- Предположим, что ваш коллега больше не может выполнять эту работу. Они должны чувствовать себя ценным сотрудником компании или отдела.
- Слишком близко к сердцу. Для больного раком нормально быть тише, чем обычно, ему нужно время в одиночестве и временами он злится.
- Бойтесь говорить о болезни.
- Всегда чувствуешь, что должен говорить о раке. Человеку, больному раком, могут нравиться разговоры, не связанные с болезнью.
- Бойтесь обнять или прикоснуться к другу, если это было частью вашей дружбы до болезни.
- Будьте покровительственными или стигматизирующими.
 Например, постарайтесь не спрашивать о прошлом поведении или говорить о том, что могло вызвать у них рак. И постарайтесь не использовать вопрос «Насколько ты сегодня болен?» тон, когда спрашиваешь, как дела у человека.
Например, постарайтесь не спрашивать о прошлом поведении или говорить о том, что могло вызвать у них рак. И постарайтесь не использовать вопрос «Насколько ты сегодня болен?» тон, когда спрашиваешь, как дела у человека. - Скажите больному раком: «Я представляю, что ты должен чувствовать», потому что на самом деле ты не можешь.
- Обходите больного раком, если вы больны или у вас высокая температура или любые другие признаки инфекции.
- Написано
Группа медицинского и редакционного контента Американского онкологического общества
Наша команда состоит из врачей и сертифицированных онкологических медсестер с глубокими знаниями в области лечения рака, а также журналистов, редакторов и переводчиков с большим опытом написания медицинских текстов.
Последняя редакция: 17 июня 2021 г.
Медицинская информация Американского онкологического общества защищена авторским правом.
