Как жить с онкологией дальше: Как жить с онкологией. История Татьяны
Содержание
Как жить с онкологией. История Татьяны
Моя история началась в 2011 году. Сорок девять лет я была здоровой женщиной. Ничто не предвещало беды, но она пришла, застав меня врасплох. Врачи диагностировали рак. Я не могла поверить, принять этот диагноз, полагая, что это приговор.
Тяжелая операция, лучевое лечение, семь курсов химиотерапии имели тяжелые последствия для организма, которые также приходилось лечить.
И вот, пройдя этот путь, казалось бы, можно немного передохнуть. Но все случилось иначе.
Уходит из жизни отец, дорогой, любимый, необыкновенный мой человек. Еще не осознав и не смерившись с этой потерей, мы, с моей родной сестрой, хороним ее мужа, а через несколько месяцев я узнаю о том, что у меня множественные метастазы в кости, которые на ранней стадии были пропущены врачами.
В Москве мое лечение было прекращено. Врачи упорно утверждали, что «рак» есть «рак», и от него все умирают. 16 месяцев я не получала никакого лечения. За это время болезнь сильно прогрессировала, и состояние организма стало несовместимым с жизнью. Ушли надежда, вера, интерес к жизни, которые никогда до этого не покидали меня.
В таком состоянии я поступила в клинику Дократес, и для меня произошло настоящее чудо. Профессионализм, четкость, скорость, человечность врачей, сестер, менеджеров клиники потрясли меня глубоко. Я, как будто, оказалась на другой планете. Меня начали лечить!!! Я прошла еще шесть курсов химиотерапии.
Именно в этот период я начала заниматься творчеством (росписью стекла). К этому привела меня моя родная сестра Светлана, которая раньше всех поняла, как мне помочь, как сделать мою жизнь яркой, светлой, значимой и необыкновенной, несмотря ни на что. Огромную роль в моем возрождении, помимо сестры, сыграла любимая семья. Это мама, муж, дочь, внуки, племянник. Они всегда рядом, самые любимые мои люди. Это очень важно.
В своем творчестве я стремлюсь отражать мысли, чувства, эмоции, разнообразие форм и духовную составляющую нашего мира. Я пытаюсь дать возможность людям увидеть и почувствовать по-своему, через личные ассоциации, всю красоту и мощь мироздания – в этом огромная сила творчества.
В марте 2016 года в Москве при поддержке Союза Женских сил РФ, Центра искусств и галереи Святого Луки, успешно прошла первая персональная выставка «Стекло твоей души», на которой были представлены мои работы и работы моей сестры. Летом в клинике Дократес будет проходить экспозиция наших работ. Мы уверены, что каждый человек талантлив, нужно не бояться найти свою нишу, чтобы сделать самому жизнь ярче, насыщенней и шире.
В настоящее время я снова прохожу в клинике Дократес химиотерапию. За весь период моего лечения в клинике хочу особо отметить Justina Suslaviciute, Petteri Hervonen, Marina Rutgayzer, Henna Ikaheimo и Olga Saks. С помощью таких людей с онкологией можно жить!!!
Я желаю всем пациентам скорейшего выздоровления, веры в себя и в свое будущее! Жизнь так чудесна, что за это стоит бороться!
Москва 12.05.2016г.
С уважением, Татьяна Хейнонен
Использовать тексты, фотографии и графические материалы с этой страницы запрещено!
Docrates Oy
«Гоните страх поганой метлой».
 Как быть счастливым с диагнозом «рак» | ЗДОРОВЬЕ
Как быть счастливым с диагнозом «рак» | ЗДОРОВЬЕ
Четвертое февраля — Всемирный день борьбы с онкологическими заболеваниями. Страшно, но от этого заболевания сегодня не застрахован никто. С темы онкологии совсем недавно сняли табу, но говорят об этом, по-прежнему мало. Главный редактор «АиФ-Кубань» Фатима Шеуджен столкнулась с проблемой и решила рассказать о том, как она сама и ее подруга, которую болезнь не обошла стороной, живут с этим диагнозом.
Научиться держать удар
Доктор смотрел на экран аппарата УЗИ и недовольно качал головой. «Девушка, что же вы себя так запустили?», — грозно сказал он. Я лежала на кушетке и ничего не понимала. «У меня рак?», — оцепенев от ужаса, спросила его. «Скорее всего, но надо пройти полное обследование. Завтра же с утра идите в больницу и сдайте все анализы».
Я вышла из онкодиспансера и расплакалась. «Ну что допрыгалась?», — спросила себя. А потом, минут через 15 почему-то вспомнила, что кто-то когда-то предсказал мне длинную жизнь и что доживу я до 80 лет. «И доживу», — упрямо подумала я. Это дурацкое воспоминание мне в тот момент показалось спасительным. «Пока мне 39 и у меня еще лет 40 впереди», — постаралась успокоиться. Это был 2015 год.
Для меня рак — очень личная история. И слово «борьба» совсем не нравится. Мой доктор предупредил: «У рака много стратегий, его надо постоянно контролировать». Поэтому, на мой взгляд, важно научиться просто держать удар.
Страх – самое ужасное, что случается с человеком, узнавшем об онкологическом заболевании. И самое главное – справиться с ним. Тогда становится легче, более того, жизнь начинает играть новыми красками. У меня есть подруга, Ирина Хутыз. Ей несколько лет назад тоже поставили этот диагноз. Мы с ней время от времени созванивались, поддерживали друг друга. Однажды она сказала: «Мне не хватает историй, которые бы вселяли надежду. Почему люди не рассказывают об этом?».
Ирина Хутыз с сыном, который помогает ей радоваться жизни, несмотря на диагноз. Фото: Из личного архива/ Ирина Хутыз
Стала делать, что хочу и говорить «нет»
Сегодня об онкологии говорят. Не часто, но прогресс есть. Человек с таким диагнозом уже не чувствует себя прокаженным. «АиФ-Юг» уже рассказывал о наших коллегах, которым пришлось столкнуться с болезнью и которые, несмотря ни на что, стараются жить полной жизнью. Мы, с Ириной Хутыз тоже решили поделиться своим «опытом». Может, это кому-то поможет выстоять, сохранить спокойствие в непростой ситуации и с правильным настроем отправиться на лечение.
Не часто, но прогресс есть. Человек с таким диагнозом уже не чувствует себя прокаженным. «АиФ-Юг» уже рассказывал о наших коллегах, которым пришлось столкнуться с болезнью и которые, несмотря ни на что, стараются жить полной жизнью. Мы, с Ириной Хутыз тоже решили поделиться своим «опытом». Может, это кому-то поможет выстоять, сохранить спокойствие в непростой ситуации и с правильным настроем отправиться на лечение.
Когда я предложила Ире рассказать свою историю, она тут же откликнулась: «Я считаю, что люди должны понимать происходящее, хотя бы примерно представлять, что их ждет. Что после диагноза «рак» жизнь существует. Иногда она даже счастливее той, чем была «до».
«Несколько лет назад у меня обнаружили кисту в груди, и я регулярно обследовалась, — рассказывает Ирина. — Потом родился сын, он был на грудном вскармливании и в какой-то момент новообразование исчезло. Но через время мне стало как-то внутренне неспокойно. Ребёнку тогда было почти три года. Как сейчас помню, это был август 2017 года, я обратилась к доктору, сдала все анализы. Мне озвучили диагноз – «рак груди второй стадии». Что я чувствовала? С одной стороны, чего-то подобного ожидала. А с другой — шок, какая-то растерянность, беспомощность перед обстоятельствами. Вся моя устроенная жизнь в один момент рассыпалась на кусочки. Села в машину и некоторое время пыталась прийти в себя. Потом взяла телефон и написала самым близким людям о том, что произошло. Муж был в командировке, но он тут же откликнулся. Сказал, что едет домой. И еще: «Не переживай, мы справимся». Когда я вернулась, родные уже были в сборе. Я поняла, что не одна и это придало сил. И, конечно же, сил давал сыночек. Он почувствовал мои переживания, подошел ко мне и как-то смешно щелкнул меня по носу — мол, выше нос. Это было очень трогательно.
Мне озвучили диагноз – «рак груди второй стадии». Что я чувствовала? С одной стороны, чего-то подобного ожидала. А с другой — шок, какая-то растерянность, беспомощность перед обстоятельствами. Вся моя устроенная жизнь в один момент рассыпалась на кусочки. Села в машину и некоторое время пыталась прийти в себя. Потом взяла телефон и написала самым близким людям о том, что произошло. Муж был в командировке, но он тут же откликнулся. Сказал, что едет домой. И еще: «Не переживай, мы справимся». Когда я вернулась, родные уже были в сборе. Я поняла, что не одна и это придало сил. И, конечно же, сил давал сыночек. Он почувствовал мои переживания, подошел ко мне и как-то смешно щелкнул меня по носу — мол, выше нос. Это было очень трогательно.
Я пошла на работу и честно рассказала руководителю о своей болезни, о том, что мне предстоит долгое лечение.
На следующий день я пошла в магазин и купила ребенку дорогущий игрушечный подъемный кран, о котором он мечтал. Я подумала — жизнь одна и кто кроме меня порадует сына? Он был на седьмом небе от счастья и я вместе с ним тоже. Все эти дни пока я готовилась к больнице, мы как-то особенно тепло с ним общались. Потом я пошла на работу и честно рассказала руководителю о своей болезни, о том, что мне предстоит долгое лечение. «Готова оставить должность», — озвучила свое решение. (Ирина Павловна — доктор филологических наук, профессор — заведовала кафедрой прикладной лингвистики и информационных технологий на факультете романо-германской филологии КубГУ — прим. ред.). Но декан факультета поддержала, сказала, что ждет меня по выздоровлению на работе. Коллеги тоже с пониманием отнеслись к ситуации. Звонили, спрашивали, чем помочь. И это, тоже было приятно, добавляло положительных эмоций.
Мне предстояла химиотерапия, операция. Я, как любая женщина, переживала, что могут выпасть волосы. А я их как раз отращивала к своему 45-летию (день рождения в октябре). А в сентябре уже прошла первый курс. Надо сказать, что к этому моменту подготовилась заранее — мне дали телефон женщины, которая уже проходила весь этот процесс. Я с ней пообщалась и примерно представляла чего ждать от лечения, какие могут быть нюансы. Она же, кстати, помогла мне выбрать парик — он был почти идентичен моим волосам и прическе. То есть к терапии я подходила во всеоружии. К слову, ко дню рождения у меня волосы еще оставались, хоть изрядно поредели. Но я как-то их собрала, заколола сверху очками и так вышла к гостям — позвали самых близких. Но никто даже не обратил на это внимание. Все прошло очень тепло и о болезни даже не вспоминали.
Чтобы я хотела бы еще отметить? На мой взгляд — важно доверять лечащему врачу. У меня был замечательный доктор, который на связи был 24 часа в сутки, мог ответить на все мои вопросы. При этом у него было отличное чувство юмора и это поднимало настроение. И еще. У меня была полнейшая уверенность, что мы все делаем правильно».
Как прежде уже не будет
«Кстати, когда мне назначили химиотерапию, врач предложил все время находиться на больничном, — продолжает Ирина Хутыз. — Я отказалась, чтобы не оставаться только с мыслями и разговорами о болезни. Мне хотелось поскорее вырваться из больницы.
Хотелось нормальной обычной жизни. Мечтала вернуться к тому образу, который вела «до». Поэтому, как только отходила от препаратов, шла в университет, проводила занятия. Очень много гуляла. Но! Прежней жизни уже не получилось. Потому, что я поменяла свое отношение к ней.
Во-первых, пришло понимание, что жизнь не бесконечна и быстротечна. Во-вторых, научилась ценить свободное время и распоряжаться им. В-третьих, научилась говорить «нет». В-четвертых, появилось чувство благодарности, за все, что происходит.
Когда я закончила лечение, решила все-таки уйти с должности. Перед этим, «открутила» назад свою жизнь и поняла, что все время была в состоянии стресса. На работу вышла, когда сыну исполнилось всего пять месяцев. Не на полный день, но все же. Все время меня преследовало ощущение, что я куда-то не успеваю и чего-то не додаю. На работе, переживала за ребенка, что уделяю ему мало внимания, дома — думала о работе. И после лечения, сказала себе «стоп». Да, у меня есть часы в университете, я преподаю. Но теперь больше времени провожу с сыном, со своей замечательной семьей. Я успокоилась, никуда не тороплюсь, делаю, что хочу, и от этого стала счастливее. Настолько, что как-то поймала себя на интересной мысли, почему, чтобы все это понять не заболела раньше? Что могу посоветовать? Прислушивайтесь к себе, не доводите до крайней точки и конечно, слушайте врачей!».
Фатима Шеуджен со своим сыном Алимом. Фото: Из личного архива/ Фатима Шеуджен
Цепенела при мысли об «этой» болезни
Сегодня много говорят о том, что надо обследоваться, что рак, выявленный на ранней стадии, лечится гораздо лучше. И вот я — человек, который всю жизнь в журналистике и который, об этом много раз писал и советовал читателям, сам «попал». Вернее попала.
Это было пять лет назад. Как раз была зима, и я сильно простыла. Но отлежаться дома не было возможности, было много дел, мало людей. Все это сопровождалось долгоиграющим конфликтом на работе, и болезнь я переносила на ногах. Пила антибиотики, которые не сильно помогали, каждое утро отправлялась в редакцию. Потом заметила, что на шее воспалились лимфоузлы и они сильно болели. Обратилась к терапевту, он посоветовал помазать «вольтореном». Препарат не облегчал боль, но со временем простуда прошла, я перестала обращать на боли в шее внимание. Потом был еще один момент — массажист сказал, что у меня по-прежнему воспалены лимфоузлы, я немного забеспокоилась, но не знала к какому врачу обратиться (помнила назначение терапевта). Так продолжалось примерно год. Пока мне не приснился странный сон. Как будто я попала в больницу, и там мне сказали про страшную болезнь. Проснулась встревоженная и решила все-таки проконсультироваться. Обратилась к дерматологу. Просто потому, что это был хороший знакомый. Он руками обследовал шею и посоветовал сделать УЗИ. Дал телефон своего однокурсника, который работал в краевом онкодиспансере. «Не переживай и не бойся, нам просто надо исключить лимфоденопатию. Это серьезное заболевание и с ним не надо шутить», — сказал мне он, и я отправилась на исследование.
Сказать, что я боялась, это не сказать ничего. Само здание онкодиспансера у меня вызывало животный страх. Боялась я не зря.
Доктор поставил диагноз. Только при одной мысли, что у меня «эта» болезнь и что мне предстоит химиотерпия и не один курс, я оцепенела от ужаса. Вышла во двор больницы, позвонила тете (она меня воспитывала), она пыталась меня успокоить, но я расплакалась. Так продолжалось минут 15.
На следующий день отправилась на полное обследование. Все показатели были в норме, и только компьютерная томография выдавала, что увеличены лимфоузлы в четырех местах. Это было ненормально, и меня отправили на биопсию.
Пациент должен знать правду
Мне сделали биопсию, после нее провела несколько дней в больнице. Врачи были очень доброжелательные, но когда дело дошло до озвучивания результата, все почему-то отводили глаза и говорили, что он еще неизвестен. Скажу честно, меня это напрягало. Все это время со мной была моя тетя. Она сама очень сильный человек и положиться на нее можно на все сто. Когда она вовремя не пришла за мной на выписку, я заволновалась. Позже она зашла — осунувшаяся и за сутки сильно похудевшая. В тот момент я поняла, чтобы не случилось, мне нельзя расклеиваться, иначе плохо будет не только мне.
Результат я все-таки узнала (мне просто не хотели об этом говорить) — фоликулярная лимфома третьей стадии. Назначили шесть курсов химиотерапии. Я в растерянности. Но моя семья никогда не сдается. Родные стали консультироваться, советоваться со специалистами, знакомыми, которые уже проходили эти процедуры. Друзья семьи посоветовали еще раз пройти обследование в немецкой клинике. Они же помогли договориться, быстро сделать визу и туда отправиться.
Я согласна с Ириной — поддержка близких очень важна. В моем понимании, это стена, через которую даже страшной болезни сложно пробиться. И, конечно, я очень благодарна всем, кто был со мной и есть сейчас.
Если поначалу я после капельниц вставала и шла гулять, то после последнего курса смогла встать только через сутки.
Доктор Унгер, к которому я попала, работает в онкологической клинике больше 40 лет. Он озвучил две новости, как водится, плохую и хорошую. Плохая — диагноз подтвердился. Хорошая — химиотерапию можно отложить. Для меня это было троекратное «Ура!» — ее я боялась больше всего.
«Согласно европейским протоколам, действительно при вашей болезни показана химиотерапия, — сказал тогда доктор. — Но если подходить индивидуально к результатам обследования вашего организма, я бы занял наблюдательную позицию. Пока травить организм я не вижу необходимости. Поэтому назначу иммуноподдерживающий препарат».
Женщины беспокоятся о волосах, мужчины — о своей силе
Я вернулась к прежней жизни. Правда, по-другому стала относиться ко всему. Перестала заморачиваться по пустякам и научилась радоваться каждой мелочи. Каждые полгода проходила обследование, ухудшений не было. Пока прошлой зимой я снова не простудилась. Вирус (это я так считаю) спровоцировал рост лимфоузлов и летом 2019 года мне назначили химиотерапию.
Но в этот раз я воспринимала все спокойно. Во-первых, мне подарили четыре года полноценной жизни. Во-вторых, доктор меня обнадежил — да, рак очень коварный, но и наука не стоит на месте, у нас есть орудия против него. Ну и, конечно, со мной была моя семья. Они заверили: «Мы справимся». Когда я озвучила свои опасения по поводу волос, доктор пошутил: «Каждый раз на протяжении всех лет, что работаю с пациентами, не перестаю удивляться! Речь идет о серьезных вещах, а люди беспокоятся об одном. Женщины — о своих волосах, а мужчины — о мужской силе. Недавно у меня был дедушка лет 80, и его интересовало, сможет ли он как прежде общаться с противоположным полом. Не переживай, постараюсь не сильно потрепать твою красоту».
Обещание свое доктор сдержал — ни один волос не упал с моей головы. Я прошла пять курсов химии. Помогло. Хотя профессор предупредил, что полностью лимфома не лечится, надо все время контролировать. Те полгода, пока лечилась, я работала. Две недели на больничном, две — в редакции. Возможно, это тоже помогало быть в тонусе. Бывали моменты, когда надо было срочно написать текст, просила доктора ставить капельницы на левую руку, чтобы правой печатать в телефоне. А когда возвращалась в редакцию после процедур, девочки на работе встречали меня с цветами. Это было очень трогательно и приятно.
И доктор сказал «Слава богу!»
Меня часто спрашивали, больно ли проходить сами процедуры? Терпимо. Но идет накопительный процесс. Если поначалу я после капельниц вставала и шла гулять, то после последнего курса смогла встать только через сутки. Врач объяснил влияние химиотерапии на организм таким сравнением — как будто на город сбросили бомбу, и она уничтожила все живое. Второй курс (примерно через месяц) — вторая бомба, ничего нового не успело родиться, вырасти — а тут новый удар. И т.д.
А к концу начали болеть вены и само введение препарата усложнялось. Последний курс дался непросто. Доктор около часа пытался поставить капельницу, но не мог нащупать вены, они просто стали невидны. Устал он, я. Когда все-таки все закончилось, он, немец, облегченно выдохнул и по-русски сказал: «Слава богу!». Кстати, обнаружила странную особенность: чем больше двигаешься, тем быстрее слабость уходит. Главное — заставить себя это сделать. Я понимаю, что вся эта ремиссия очень хрупка. И примеры борьбы с раком очень разные. Но живу я здесь и сейчас. Поэтому стараюсь держать голову выше, улыбаться шире, гнать страх поганой метлой и изо всех сил наслаждаться жизнью. Она ведь так хороша!
«Захочешь — будешь жить»: истории женщин, которые перенесли рак груди | Статьи
Октябрь — месяц информированности о раке молочной железы. Это самое распространенное онкозаболевание в мире. По данным Всемирной ассоциации здравоохранения (ВОЗ), в течение жизни с ним сталкивается каждая 12-я женщина. Рак молочной железы можно лечить, но успех лечения во многом зависит от того, на какой стадии будет диагностировано заболевание, а также от того, насколько сам пациент готов бороться за свою жизнь. В России помощью онкопациентам с таким диагнозом занимается в том числе фонд «Дальше». «Известия» поговорили с подопечными фонда, у которых рак обнаружили уже в третьей стадии, о том, как они узнали о заболевании, как проходило лечение и что было после его завершения, а также с врачом-онкопациентом — о том, что чувствуют медики, оказавшиеся в этой ситуации.
«Я захотела жить»
Елена, 52 года:
«У меня от онкологии умерли мама и бабушка, у них у обеих был рак поджелудочной железы. Мама ушла за полгода, бабушка, кажется, за год. Поэтому, когда я узнала об этом диагнозе, это был, конечно, шок.
Я сама обнаружила у себя в груди эту шишечку и очень боялась идти к врачу, тянула время. Но меня как будто подтолкнул сам Бог: я ударилась ночью о косяк, и после этого опухоль очень сильно выросла, откладывать стало просто некуда. Я пошла в больницу делать маммографию, и меня направили в Центр женского здоровья на Таганку.
Сначала у меня взяли биопсию, потом отправили на Бауманку. Там они решили сделать биопсию сами. Месяц мы ждали результатов. Когда я приехала за результатом, мне сказали: «А зачем вы приехали к нам, у вас 62-я больница». Эти мытарства мне в общем-то сыграли на руку, потому что в 62-й больнице были прекраснейшие врачи и прекрасное отношение. Там уже я начала свое лечение.
Там они решили сделать биопсию сами. Месяц мы ждали результатов. Когда я приехала за результатом, мне сказали: «А зачем вы приехали к нам, у вас 62-я больница». Эти мытарства мне в общем-то сыграли на руку, потому что в 62-й больнице были прекраснейшие врачи и прекрасное отношение. Там уже я начала свое лечение.
Выяснилось, что у меня сразу была третья стадия. Мне было 45 лет. Конечно, было очень страшно. Дочь у меня как раз была беременна, и для нее это был тоже шок. Но у меня была замечательная врач, она меня сразу отправила в клинику и всем все время говорила: «Молодая женщина, молодая женщина, ей нужно срочно сделать операцию, потому что у нее такая серьезная проблема».
Фото: фонд «Дальше»
Мне очень помогли дочь и двоюродный брат. Была еще маленькая помощница: у меня во время лечения родилась внучка, и с ней надо было гулять, потому что дочка работала. Мне после «химии» было тяжело, я заработала еще и аритмию. Мы приняли решение, что работает дочь, а я сижу с внучкой. И внучка меня вытащила из физического изнеможения, потому что прогулки каждый день помогли мне войти в норму.
И внучка меня вытащила из физического изнеможения, потому что прогулки каждый день помогли мне войти в норму.
Сначала, конечно, было очень пессимистичное настроение. Я знала, как быстро ушли у меня мама и бабушка, и думала, что в общем это все. Но врач, которая делала мне операцию, сказала: «Как ты сама захочешь, так и будет. Захочешь жить — будешь жить. Не захочешь — готовься».
Эти слова меня тогда очень впечатлили. Я еще спросила про реконструкцию [груди], и она мне сказала: «Ты сначала выживи, потом будешь думать про реконструкцию». Для меня это был очень большой стресс. Но тогда я захотела жить.
Я прошла лечение и операцию, операция у меня была в 2014 году. У меня негормональный рак, поэтому нет такого лекарства, которое будет поддерживать. Поддерживаю я себя сама, поддерживают мои друзья и мои любимые родственники.
После лечения я решила пройти арт-терапию. Начала рисовать. Рисовала по три-четыре картины в день. У меня было желание выплеснуть все это на бумагу. Я рисовала и рисовала, потом начала уже заниматься с художниками, купила курсы. И сейчас рисую достаточно неплохо. Недавно мой художник как раз приглашал меня на свой эфир, рассказывал, что я начинала с детских рисунков и дошла до вполне достойного уровня.
А в марте я начала писать стихи. Сейчас у меня больше 200 стихов. Девочки, мои знакомые, говорят, что мои стихи лечат, и каждое утро они ждут мои стихи. Каждое утро я начинаю со стиха. Я уже не мыслю себя без этого».
«До операции могла пробежать 2 минуты, а теперь бегу 15 км»
Юлия, 33 года:
«В моей жизни до 2020-го онкозаболеваний не существовало вообще. Только в новостях в СМИ, когда о ком-то говорят и думаешь: Господи, как же жалко людей. Из родственников не болел никто.
В 2020-м началась пандемия, нас отправили по домам, на удаленку. Мы с молодым человеком уехали в Тверь, у нас там дача. Там Волга, природа — все замечательно, отдыхаем, работаем, я начала бегать. В мае я стала замечать небольшое уплотнение в груди. А до этого я похудела сильно, килограмм на пять-шесть. Я думала, это из-за того, что я бегать начала. И вот я чувствую уплотнение с одной стороны и думаю: странно, может, это мышца. У меня не было даже мысли сравнить две груди.
Потом я заметила выделения, а после этого нащупала в подмышке лимфоузел. С правой стороны, где и уплотнение. После этого уже полезла в интернет, причем меня насторожили не опухоль и даже не лимфоузел, а выделение из соска. Но когда я все это сложила, я прочитала, что это может быть симптомами онкозаболевания. Когда знаешь это, начинаешь щупать и видишь, что да, грудь отличается. Ну и все, стало понятно, что надо ехать в Москву. А там как раз начали вводить жесткие пандемийные ограничения.
Фото: фонд «Дальше»
Но мне это сыграло скорее на руку в отличие от многих. Я прошла все почти без очередей. Приехала в поликлинику, там врач пощупала, взяла мазок, направила на УЗИ. На УЗИ мне сказали: мол, нам это не очень нравится, идите к вашему врачу, пусть вам дадут прямо направление в Женскую клинику здоровья на Пресне. Я пришла обратно к гинекологу, и та сказала: «Вы не переживайте, я, конечно, дам направление, но у нас они всех пугают».
В этот же день мне сделали УЗИ, маммографию, на следующий день записали на биопсию. Когда я лежала на биопсии, пришел анализ соскобов: в нем говорилось, что раковых клеток не обнаружено. Когда врач, которая проводила обследование, сказала: «Очередное подтверждение, что на цитологию ориентироваться не стоит вообще», — я напряглась.
О том, что у меня рак, я узнала в один день с новостью о том, что у меня коронавирус. В поликлинике брали мазки на COVID-19. И вот я уже приехала обратно к себе на дачу, и в обед мне позвонили и сказали, что у меня коронавирус.
В тот же день пришли результаты биопсии, но с этим мне никто не позвонил. Мы просто сели с молодым человеком вечером отметить пятницу. Я решила проверить, не готовы ли результаты, залезла в личный кабинет. Результаты были готовы, и там в общем было все понятно написано: «Подтвержден диагноз рак молочной железы». Я еще неправильно прочитала стадию как третью, хотя у меня была максимальная вторая. Потом, правда, мне ее все равно изменили на начальную третью.
Это очень тяжело. Когда тебя обследуют, что бы ни говорили врачи, ты до последнего молишься всем богам: я буду и то делать, и се, лишь бы не подтвердилось. Умом ты понимаешь, что, скорее всего, да, а сердцем надеешься, что обойдется. Я, конечно, разрыдалась.
Огромное спасибо моему молодому человеку, он все время был рядом. Есть много случаев, когда мужчины не выдерживают, от некоторых девушек мужья уходят. Но у нас получилось все наоборот: вот три месяца назад, уже после лечения, я вышла замуж.
Маме я ничего не говорила, пока не получила на руки все документы, план лечения. Пока я не могла сказать: это лечится, это не так страшно, вот документы, вот такой прогноз.
Папа и бабушка у меня живут в ЛНР (самопровозглашенная Луганская народная республика. — «Известия»), и им я ничего не стала говорить и не сказала до сих пор. Бабушке пошел 84-й год, у нее три инсульта, но она молодец, она ходит, разговаривает. У папы был микроинфаркт. Я понимала, что бабушку это точно на тот свет может отправить, а папе навредить. Поэтому, когда у меня исчезли волосы, брови, я очень долго маскировалась, не разговаривала с ними по видеосвязи. Потом начала их постепенно готовить, сказала, что меня в парикмахерской неудачно постригли и я решила побриться налысо. Они до сих пор верят, что у меня была стрижка неудачная.
В плане лечения мне очень повезло. Я ни копейки нигде не заплатила, у меня ничего не вымогали и не требовали. Все давали вовремя, с лечением не затягивали, и все это в рамках ОМС. Один раз я поменяла химиотерапевта — мы не сошлись характерами. Кроме того, мне отказались выписать лекарство для поддержания уровня лейкоцитов: сказали, идите в свою поликлинику. В итоге я решила в принципе делать «химию» в поликлинике и очень этим довольна. Там была замечательная врач.
Из-за пандемии не выбрали все квоты, и я довольно легко попала на операцию к хорошему хирургу в Институт радиологии на Калужской.
Но о чем мне не говорили ни хирург, ни химиотерапевт, это о том, что у девушек после такой операции часто развивается лимфедема (из-за того, что после удаления лимфатических узлов лимфатическая жидкость скапливается в мягких тканях. — «Известия»).
Фото: фонд «Дальше»
Врачей-лимфологов у нас в поликлиниках нет. И о том, что такая проблема может быть, что вам может потребоваться специальный рукав, меня никто не предупреждал. Я случайно наткнулась в интернете на открытый урок с лимфологом, как раз в фонде «Дальше». Это было единственное видео, которое я в итоге посмотрела из всего, что у меня было сохранено в закладках.
Я послушала, и оказалось, что у них есть бесплатная школа для онкопациентов. О лимфедеме там рассказывают все: как обследовать, как лечить, нужна или нет операция. Я ходила раз в неделю, и всем, кто с раком молочной железы столкнется, я очень рекомендую это сделать: такого количества информации вам не дадут ни на одном коротком приеме. Я узнала об этом уже после операции, но в идеале, конечно, все это нужно сделать еще до. В итоге мне посоветовали рукав хороший, и я нашла врача, который потом проведет мне операцию на руке.
Я сразу после операции начала давать себе физические нагрузки, хотя врачи этого и не рекомендовали. В двухместной палате я почти все время лежала одна — опять же из-за пандемии. Никого не пускали, выходить в коридор было нельзя, было довольно скучно. Я делала приседания три раза в день, махи ногами — все, что не нагружает руку. Сейчас я каждый день даю себе кардионагрузку. Недавно пробежала 15 км, хотя до лечения начинала с двух-трех минут бега и уже немного задыхалась.
Врач мне тоже говорит, что это необходимо: только физика поможет организму не давать думать, что он стареет, что он в климаксе. Чем дольше вы будете жить активной жизнью, работать, а не хоронить себя, тем сильнее вы продлите эту молодость. Я лично еще планирую иметь детей, когда это закончится».
«Врачи спросили, зачем я вообще пришла»
Алла, 51 год:
«В нашей семье никто никогда с этим не сталкивался, поэтому я даже не представляла себе, что у нас это может у кого-то быть.
Но пять лет назад на плановом осмотре у гинеколога врач увидела подозрительное уплотнение и отправила меня дальше «поисследовать». Я ничего плохого не ждала, так что, когда специалисты говорили, что это не онкозаболевание, давайте понаблюдаем, придете еще через полгода, я спокойно это воспринимала.
Мне сделали не только УЗИ, но и МРТ. И все сказали, что ничего такого не видят. Но попался маммолог, которого я благодарю до сих пор: он настоял на том, чтобы проверить еще раз, чтобы сделать биопсию. Сказал: «Мне это не нравится, давайте посмотрим еще». Посмотрели, и оказалось, что у меня третья стадия.
Когда маммолог позвонил и попросил подъехать, я сразу напряглась, потому что поняла, что, если бы все было хорошо, он бы сказал мне это по телефону. В итоге он в течение 45 минут — я как сейчас помню — рассказывал мне, что это онкологическое заболевание, что мне предстоят такие-то и такие-то шаги.
В итоге он в течение 45 минут — я как сейчас помню — рассказывал мне, что это онкологическое заболевание, что мне предстоят такие-то и такие-то шаги.
Не помню, как я доехала домой, все время думала, как сказать дочери. Ей на тот момент было 13 лет. Думала, как вообще сказать родным. Медицина была уже продвинутая, но откуда-то из прошлой жизни в голове оставалось, что если рак, то, значит, ты умер, это однозначно. Поэтому сразу возникли все эти мысли о том, как будет расти дочь без мамы, что умирать в 46 лет — это как-то рановато.
Фото: фонд «Дальше»
Острая фаза переживания длилась три дня, потом стало понятно, что все равно какие-то действия надо предпринять. Мне порекомендовали хорошего хирурга в России, но у меня была финансовая возможность, и я решила лететь в Германию.
Самое смешное, что, когда я приехала туда, врачи посмотрели и тоже спросили, зачем я пришла, мол, они ничего страшного не видят. Но есть такая процедура, когда тебе вводят вещество, которое красит патологию, а потом делают небольшой надрез и смотрят. И врачи сказали, что раз я приехала, они готовы все-таки сделать этот местный надрез и посмотреть. И когда они его сделали, стало понятно, что все совсем плохо. Мне сказали, что потребуется полная мастэктомия (полное удаление молочной железы. — «Известия»).
Для меня, конечно, это был второй шок. Потому что я надеялась, что это зарубежные врачи, современные технологии, и я смогу обойтись «легким испугом», не придется удалять грудь. Но не получилось, и я легла на вторую операцию.
Операция оказалась самым легким шагом во всем этом процессе, потому что дальше мне потребовалась химиотерапия. Сначала я ее переносила хорошо, почти без побочек, а потом мне поменяли препарат, и у меня перестал вовремя восстанавливаться уровень лейкоцитов. В этом случае «химию» не делают, ждут, когда организм восстановится до конца. Из-за этого лечение сильно затянулось.
Стрижка налысо для женщины — отдельный жуткий стресс. Я сидела и рыдала в парикмахерской, где я отрезала волосы. Там был пожилой дедушка-парикмахер, который говорил: «Я вас понимаю, я делаю это с тяжелым сердцем».
Ты и так выглядишь не слишком здоровым человеком, а тут ты еще и без бровей, без ресниц. И не хочется лишний раз смотреть на себя в зеркало, не то что выходить из дома.
Потом была лучевая терапия. Ее я делала уже в России. У меня левая сторона, и мне сразу сказали, что здоровые органы тоже пострадают, потому что облучение — это не так безобидно, как можно было бы предположить. У меня начались боли в сердце, мне делали кардиограмму, давали таблетки.
Но я разговаривала с женщинами, и у всех, как и у меня, в итоге сильнее всего пострадала кожа: к окончанию курса — 25 процедур, — образовалось что-то вроде ожога.
Последнее облучение было просто счастьем, потому что хотя бы на какое-то время по поводу лечения можно было выдохнуть. Но после этого еще раз в полгода нужно было проверяться. И каждый раз я с ужасом ждала, какие будут результаты, не повторится ли все это.
Но после этого еще раз в полгода нужно было проверяться. И каждый раз я с ужасом ждала, какие будут результаты, не повторится ли все это.
Еще во время «химии», когда у меня выпали волосы и ресницы, я сидела одна и не хотела особенно ни с кем общаться. Некоторые деликатно спрашивали, готова ли я поговорить о болезни, но я начинала плакать и, как правило, оказывалась не готова.
Фото: фонд «Дальше»
Тогда подруга порекомендовала мне психолога. Я сказала, что нет, я не барышня и справлюсь сама. Но чем дольше двигался процесс, тем сильнее я понимала, что сама уже не справляюсь, нужен специалист. Я обратилась к женщине, которую мне посоветовали, и года полтора я ходила к ней, прорабатывая страх рецидива, страх смерти, какие-то вещи, которые возникали параллельно.
Эта же подруга потом порекомендовала мне фонд «Дальше». Там в том числе есть именно онкопсихологи: сначала индивидуальная, а потом групповая терапия, которая мне тоже очень помогла.
Работу с психологом я рекомендую всем, кто столкнулся с этой проблемой, потому что после этого ты совершенно спокойно можешь с этим жить — можешь говорить об этом, рассказывать, можешь кому-то помогать, давать советы по лечению, и все это совершенно спокойно, не причиняя себе при этом никаких душевных травм».
«Для медиков есть свои плюсы и минусы»
Екатерина, 54 года:
«Я сама акушер-гинеколог. Опухоль у меня нашли в январе 2018 года. Когда ты медик, есть свои плюсы и минусы. С одной стороны, у тебя много знакомых в медицине, ты более или менее понимаешь, что должно происходить, как это могут лечить. Знаешь, к кому обратиться, если что. С другой — ты сразу очень четко осознаешь, что значит этот диагноз.
Образование у меня увидели на УЗИ. При этом у нас есть обязательный профосмотр, и за несколько месяцев до этого, в сентябре, я проходила УЗИ планово. Тогда мне сказали, что патологии не обнаружили, и это усыпило мою бдительность, потому что уже в октябре я нащупала уплотнение, но поскольку была недавно на обследовании, проверяться сразу не пошла.
Я пришла на УЗИ в январе следующего года, и выяснилось, что у меня третья стадия. Меня смотрела та же врач, и она сказала мне: «Вы что, не видите, что у вас запущенная онкология?»
С одной стороны, я считаю, что в моем случае это был пропущенный диагноз: эта опухоль не могла развиться так быстро. С другой — я понимаю, что с моей стороны тоже не хватило так называемой онконастороженности, того, о чем я всегда говорю своим пациентам. Я акушер-гинеколог с огромным стажем, врач ультразвуковой диагностики по второй специальности, но я не стала смотреть в монитор, потому что не хотела увидеть там ничего подозрительного.
Поэтому сразу всем хочу сказать, что онконастороженность — когда ты внимательно относишься к себе, когда проверяешь любые подозрения, причем своевременно, — это очень важно. Второй важный момент — если у вас были опасения, вам сказали, что все хорошо, но у вас по-прежнему есть сомнения, ищите второе мнение. Врач может ошибиться.
Рак молочной железы — очень распространенное заболевание. Если говорить проще: у меня на лестничной клетке четыре квартиры. Женщины в двух из них — я и моя соседка — с ним столкнулись. Только в этом месяце у двух моих пациенток диагностировали РМЖ, причем у одной девушки на ранней стадии — она нащупала уплотнение и пришла сама. А вторая, пожилая, очень интеллигентная женщина, уже несколько лет приходила к разным врачам с жалобой на уплотнение в груди, и диагноз почему-то ей никто так и не поставил.
Очень важно выявить заболевание на ранней стадии. Потому что вначале выживаемость составляет до 90%, в моем случае это было от 0 до 30%. Разброс огромный, и как понять, в какой процент ты попадешь?
Фото: фонд «Дальше»
В России существует программа скрининга рака шейки мака и рака молочной железы. Скрининг — это обследование условно здоровых. Есть приказ Минздрава, по которому женщинам до 40 делается УЗИ молочных желез раз в два года, а после 40 лет скрининговым исследованием является маммография. Это не касается женщин с отягощенным семейным анамнезом: это уже группа риска, и у них другая программа.
Это не касается женщин с отягощенным семейным анамнезом: это уже группа риска, и у них другая программа.
При этом надо иметь в виду, что шанс всегда выше, чем в статистике: статистика у нас отстает, потому что она опирается на возможности медицины, которые были пять лет назад. А медицина в этой сфере очень быстро идет вперед. У меня онкозаболевание нашли в 2018 году, а уже в 2019-м для моего вида рака появился новый вид лечения, которого до этого не было. Как его могли учесть в статистике?
Еще важно понимать, что протоколы во всех странах одинаковые. Многие едут, например, в Израиль, потому что считают, что там лучше знают, как лечить. Но вообще-то врачи везде работают по международным протоколам, у нас тоже. Другое дело, что у нас часто бывает очень жесткое, очень негуманное отношение к пациентам. Это особенно печально, потому что в психологическом плане онкопациент — это человек без кожи.
Для меня диагноз был шоком. Я не понимала, почему со мной это произошло. Мне требовалась радикальная мастэктомия, а для женщины в любом возрасте удаление груди — это, конечно, травма. Потом очень сложно смотреть на себя в зеркало. Кроме того, уже после операции и химиотерапии стало понятно, что моя опухоль слабо реагирует на химиотерапию, есть метастазы в лимфоузлах. В этом случае прогноз обычно неутешительный, и у меня началась депрессия. Но я поняла, что мне надо как-то самой научиться с этим жить.
Я продолжала работать и параллельно занималась с психологом. Кроме того, мне помогла йога. До заболевания я очень скептически к ней относилась, а тут пришла на специальные занятия для тех, кто перенес рак молочной железы, и выяснилось, что это действительно мое. Так мне удалось вернуть подвижность руки, потому что часто бывает, что после операции рука не поднимается.
Психологической помощи пациентам у нас нет. Также негде получить совет о том, как, например, оформить инвалидность. Эти задачи берут на себя фонды и пациентские сообщества. Там есть онкопсихологи и медицинские юристы, и это очень важно: это огромная помощь для человека, который никогда не сталкивался ни с чем подобным, и вот на него обрушился этот диагноз.
Там есть онкопсихологи и медицинские юристы, и это очень важно: это огромная помощь для человека, который никогда не сталкивался ни с чем подобным, и вот на него обрушился этот диагноз.
В октябре фонд «Дальше» проводит социальную акцию «Розошарф», в рамках которой можно пожертвовать средства на помощь пациентам с раком молочной железы и работу специализированного центра поддержки.
«Когда ты наконец умрешь?» Из-за рака тебя бросают родные и друзья. Как найти силы жить?: Общество: Россия: Lenta.ru
В России ежегодно 600 тысяч человек заболевают раком. Как показывают научные исследования, до 80 процентов онкологических пациентов задумываются о суициде. На Западе общение с психологом входит в стандарты онкологической помощи. У нас в стране их пока только собираются внедрять. Москва была в авангарде по этому направлению. Семь лет назад в столичной государственной больнице имени братьев Бахрушиных появилось онкопсихотерапевтическое отделение. Благодаря сарафанному радио в него стремились попасть пациенты со всего города, приезжали даже из регионов. Сейчас его закрывают, сотрудникам отправлено уведомление о сокращении. Пациенты бомбардируют письмами все инстанции — от приемной президента РФ до Instagram мэра Москвы. Как людей ломает рак, почему предают близкие, боятся общаться коллеги и брезгуют соседи и чем помогает психотерапия — в материале «Ленты.ру».
Карточный домик
Весной 2016 года 34-летняя риелтор Марина Смирнова (имя изменено по просьбе героини) попала в больницу братьев Бахрушиных. Предстояла рутинная операция — удаление фиброаденомы на правой груди. Как объясняют врачи, это доброкачественная опухоль — как маленький шарик под кожей. Часто встречается у молодых женщин. Марина волновалась, что вот-вот начнутся школьные каникулы, у них с сыном были обширные планы. Она даже просила перенести процедуру. Но доктор пообещал, что госпитализация займет один-два дня. Через три часа после операции в палату к ней зашел онколог. Сказал, что «шарик» оказался раком. Лучшее, что можно сделать в этой ситуации, — удалить грудь.
— Это был шок: я ведь думала, что у меня какая-то незначительная фигня, отрежут — и дальше пойду прыгать по своим делам, — рассказывает Марина. — Позвонила маме. Она тут же начала звонить моей младшей сестре и рыдать, что я вот-вот умру и кому нужен мой ребенок!
На время болезни Марины ее девятилетний сын Иван переехал к бабушке с дедушкой. Когда бабушка с теткой эмоционально обсуждали, кому теперь достанется квартира и машина дочери и кто будет воспитывать ее сына, Иван был в соседней комнате и все слышал. Он пошел на кухню. Нашел аптечку с лекарствами и… Скорая успела вовремя.
— Представляете мое состояние, — пытается передать ощущения Марина. — Я лежу в реанимации с отрезанной грудью, сына в это время спасают в реанимации другой больницы. Когда озвучивают онкологический диагноз — твой привычный мир рушится. А тут вдобавок я узнала про сына. Только вчера я держала его за руку, а сегодня он едва не умер. Было ощущение, что все, что до этого я делала и создавала, рухнуло как карточный домик.
За те недели, что Марина провела в больнице, младшая сестра так к ней и не пришла. А мама навестила всего один раз. Да и то — подписать документы о согласии на перевод сына в психдиспансер — стандартная процедура после попытки суицида. Во время визита мать долго уговаривала дочь вызвать нотариуса, чтобы написать завещание, а заодно назначить опекуна Ивану. С мужем Марина была в разводе, и родственники боялись, что после ее смерти экс-супруг отсудит имущество.
— Меня даже не спрашивали, хочу ли я жить, какие перспективы в лечении. Вся семья меня дружно закапывала, — вспоминает Марина. — Хорошо, что место на кладбище не купили. Единственное желание у меня тогда было — заснуть и не проснуться.
За две больничных недели она похудела на 16 килограммов. Спала по три часа в сутки. Снотворное никакое не помогало.
— Меня тогда только психотерапевты спасли, — утверждает Марина. — Врач приходила ко мне утром, в обед, вечером. А я по любому поводу реву без остановки. И не просто реву — слезы были такие, что не могла дышать от плача. Меня учили простейшим техникам — как пережить все эти эмоции, как восстанавливаться, как использовать аутогенную тренировку и дыхательную гимнастику, чтобы не было приступов удушья… Я выжила только потому, что почувствовала: есть люди, которым на меня не наплевать.
Меня учили простейшим техникам — как пережить все эти эмоции, как восстанавливаться, как использовать аутогенную тренировку и дыхательную гимнастику, чтобы не было приступов удушья… Я выжила только потому, что почувствовала: есть люди, которым на меня не наплевать.
Фото: Астапкович Владимир / ТАСС
Все равно обречен
В докладе доктора медицинских наук, старшего сотрудника федерального института психиатрии имени В.П. Сербского Евгении Панченко сказано, что в России среди онкологических больных суициды составляют около пяти процентов. В мыслях о самоубийстве врачу-психотерапевту признаются 80 процентов больных раком.
Основатель первого хосписа в Санкт-Петербурге, психиатр Андрей Гнездилов, почти полвека работающий с раковыми больными, в своей книге «Путь на голгофу» приводит другие цифры: суициды совершают 10-15 процентов раковых больных. Большая часть этих случаев в официальную статистику не попадает. Если онкобольной кончает жизнь самоубийством, то ни близкие, ни лечащий врач, как правило, не заинтересованы в обнародовании этого факта. Многим такой исход кажется закономерным, ведь человек все равно был обречен — просто ускорил события.
Многим такой исход кажется закономерным, ведь человек все равно был обречен — просто ускорил события.
Свою книгу доктор Гнездилов написал еще в 1995 году. В многочисленных интервью он говорил, что в то время боялся обнародовать свои статистические выводы. Доказать факты по причине «анонимности действий» было практически невозможно. Больные, например, часто отказывались от еды. Подозрений обычно это не вызывает: у человека рак желудка — какой уж там аппетит.
Впрочем, с той поры мало что изменилось. Суициды в онкологии — по-прежнему табуированная тема. В 2015 году в прессу попали сведения о том, что в Москве в январе-феврале добровольно ушли из жизни сразу 11 раковых больных. Цифра всех шокировала. Роспотребнадзор выпустил памятку о том, как в прессе следует правильно освещать тему самоубийств. Об онкологических суицидах снова перестали говорить.
Правда, в том же 2015 году Минздрав в лице главного российского психиатра Зураба Кекелидзе пообещал проработать концепцию постоянной психиатрической помощи онкобольным. Предполагалось, что каждый онкопациент будет направляться на беседу с психотерапевтом и психологом, которые смогут оценить его состояние и тем самым предотвратить непоправимое.
Москва тогда выступила пионером: в Сокольниках, в городской больнице имени братьев Бахрушиных к тому времени уже несколько лет функционировало единственное в России отделение онкопсихотерапии. Еще в советские годы оно было создано для помощи людям с психическими расстройствами, но после того, как в Бахрушинской больнице появилось онкологическое направление, психиатров и психологов привлекли к работе с «раковым корпусом». По страховому полису принимали пациентов со всей Москвы, а на бесплатные групповые онкопсихотерапевтические программы, созданные совместно с благотворительным проектом «Женское здоровье», была полугодовая очередь.
— Казалось бы, бери и тиражируй уникальный опыт на весь город, на всю страну, — говорит Ольга Гольдман, директор НКО «Ясное утро», оказывающего помощь онкобольным и их близким. — Но федеральная концепция тогда так и не появилась. А в Москве отделение, которое много лет бесплатно поддерживало сотни пациентов, у которого есть прекрасные результаты, сегодня закрывают — из-за отсутствия финансирования. И в то же время повсюду звучит, что онкологические технологии надо развивать.
Как поясняет Гольдман, психологическая помощь пациентам не входит ни в стандарты лечения онкозаболеваний, ни в тарифы ОМС. Программа государственных гарантий на 2018-2020 годы предусматривает лечение «психических расстройств и расстройства поведения». Однако это касается «большой» психиатрии. На помощь людям, страдающим временными расстройствами, денег государство сегодня не выделяет.
— У меня в голове не стыкуются некоторые моменты, — пытается анализировать госполитику выжившая онкобольная Марина. — Почему в садиках и в школах есть штатные психологи, а в онкодиспансерах они не предусмотрены? В детских учреждениях отклонения поведенческого характера ведь не сразу у детей наступают, а развиваются какое-то время.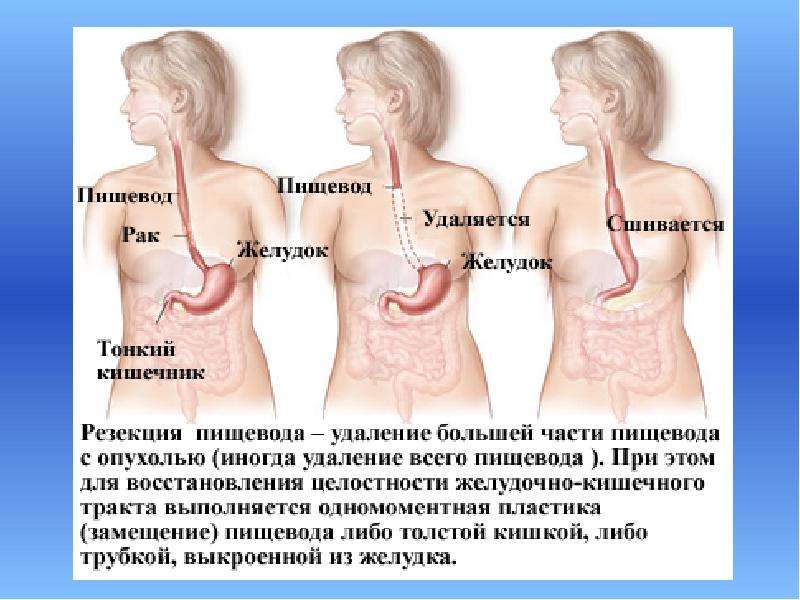 А в больницу приходят люди, которые уверены, что у них легкое недомогание, а оказывается — рак или что-нибудь не менее убийственное. В этот критический момент человека никто не поддерживает. Знаю девочку, с которой рядом при сообщении диагноза не оказалось психолога. Родственники увезли ее в горы, к «жужжанию пчел». Вернулась она с четвертой стадией. С этим живут. Но качество жизни совершенно другое.
А в больницу приходят люди, которые уверены, что у них легкое недомогание, а оказывается — рак или что-нибудь не менее убийственное. В этот критический момент человека никто не поддерживает. Знаю девочку, с которой рядом при сообщении диагноза не оказалось психолога. Родственники увезли ее в горы, к «жужжанию пчел». Вернулась она с четвертой стадией. С этим живут. Но качество жизни совершенно другое.
Добби — свободен!
Недавно к врачу-психотерапевту в Бахрушинскую больницу обратилась очередная пациентка. Есть такой штамп — успешная молодая женщина. Ольга Миронова (по просьбе героини имя изменено) полностью подходит под это определение. Слегка за тридцать. Очень элегантная и ухоженная. Точеная фигура. Улыбчивая. Встретишь на улице — никогда не подумаешь, что она уже восемь лет сражается с раком груди. Диагноз поставили, когда сыну Ольги только исполнился год. Она тогда работала экономистом. Из-за болезни о карьере пришлось забыть. Семью обеспечивает муж — топ-менеджер крупной компании.
Лечение началось в 2010 году. Кроме химиотерапии проведена мастэктомия. В 2013 году — метастазы в яичники. Органы удалили. В 2016 году — метастазы в головной мозг. Помог кибернож (специальная лучевая терапия). Но выписанные «от головы» лекарства тогда практически сожгли желудок. Пища не усваивалась. Врачи диагностировали у нее крайнюю степень истощения.
За всю многолетнюю историю борьбы с раком это был первый случай, когда Ольга не смогла встать с постели. До этого пыталась сделать свою болезнь незаметной для родных. Даже когда от «химии» тошнило, старалась рассчитать прием лекарств так, чтобы «обниматься с белым другом» и блевать в первой половине дня. А вечером, к приезду мужа с работы, уже быть «нормальной».
— Я лежала тогда на кровати, — рассказывает Ольга. — Нужно было идти в больницу, а я не могу пошевелиться. Муж меня раньше всегда поддерживал. Даже прослезился, когда впервые услышал диагноз. Я в нем никогда не сомневалась. А тут — сломался. Подошел и говорит: «Я устал от всего этого. Когда ты наконец умрешь? Хочу уже начать новую жизнь».
Фото: Eric Gaillard / Reuters
Когда Ольга выписалась из больницы она не то, чтобы забыла те слова. Просто радовалась, что осталась в мире живых, что снова каждое утро может обнимать сына. Поэтому старалась о плохом не вспоминать. Но не получалось. Муж сначала злился, что она все улыбается и улыбается. А по вечерам полюбил обстоятельно рассказывать ей о своем знакомстве с прекрасной утонченной дамой. Дама очень сочувствует самоотверженному подвигу, который он совершает, живя с онкобольной женой.
— Эти пытки продолжались почти два года, — продолжает Ольга. — Было невыносимо, потому что непонятно, в каком настроении он вечером будет. Он был то внимательный и заботливый, то — злой. Когда я смотрела на часы и видела, что он вот-вот появится, у меня начиналась паническая атака. Не могла дышать, как будто кто-то тисками сдавливал шею. Я ему даже сказала: у меня ощущение, что ты методично меня доводишь до самоубийства. И выхода я не видела. Разводиться? А жить на что? Да и сын тянулся к отцу.
Разводиться? А жить на что? Да и сын тянулся к отцу.
Осложнялось все тем, что для родственников и друзей семья Ольги была идеальной и любящей. Знакомые вслух восхищались тем, как их сплотила беда.
— В психотерапию я не верила, но стала ходить на групповые сеансы, — рассказывает Миронова. — Там собираются люди с совершенно разными проблемами. Их объединяет одно — онкологический диагноз. Вроде мы ничего особенного не делаем — разговариваем, разговариваем… Врач — дирижирует. И сами не замечаем, как происходит важное: из нас выходит все то плохое, что годами накапливалось и сжималось в пружинку, и появляются силы идти дальше. И на мир смотришь уже по-новому.
Когда муж заметил, что Ольга уже не плачет во время его нравоучительных пассажей, спокойна и снова начала улыбаться, был неприятно удивлен. Попробовал зайти с другого бока и напомнить, что без него она с сыном пропадет. Да и вообще, кому нужна она такая — неполноценная?
— Но я поняла, что при желании могу и одна жить, — улыбается Ольга. — И проблема финансовых ресурсов вполне решаема. И в общем-то это не я завишу от мужа, а ему невыгодно, чтобы я от него уходила. Я поверила в себя. Это как в романе про Гарри Поттера. Помните эльфа? Ему подарили носок, и это значило, что «Добби — свободен!»
По словам Мироновой, известие о том, что единственное в Москве «настроенное» под онкопациентов психотерапевтическое отделение закрывается, вызвало панику в «раковом корпусе». Одни активисты собирают подписи под петицией. Другие думают о «запасных вариантах» и мониторят цены на свободном рынке.
Средняя стоимость психотерапевтического сеанса — 4-5 тысяч. И не факт, что с врачом удастся поймать одну волну. Учитывая, что многие вынуждены самостоятельно покупать онколекарства, так как с госзакупками случаются перебои, позволить себе это смогут единицы.
Фото: Кирилл Каллиников / РИА Новости
— Помню свою депрессию, помню, как уходила почва из под ног, — подводит итог Ольга. — На душе чернота. И действительно хотелось что-то сделать с собой, а я ведь верующая. Мне помогли. У других — выхода не будет?
«Мы все побреемся налысо!»
Почему тяжелобольные чувствуют себя социально изолированными, «Ленте.ру» рассказала заведующая отделением психотерапии московской больницы имени братьев Бахрушиных Оксана Чвилева
«Лента.ру»: У вас в больнице были попытки суицида?
Оксана Чвилева: Нет, но некоторые пациенты высказывают такие мысли. Конечно, если врач слышит, что человек говорит про это, нас срочно вызывают. Потому что это — серьезно. У нас в стационаре недавно на лечении находилась женщина с раком груди. Первоначально ей ставили легкую стадию, но дополнительное обследование показало, что ситуация очень тяжелая — гораздо хуже, чем предполагалось. После того, как ей об этом сообщили, она решила, что уже конец, лечиться бесполезно.
На самом деле низкий уровень информированности о раке, о том, какие возможности лечения и перспективы есть у больных, иногда поражает. У меня было несколько пациентов, которые рассказывали, что когда только узнали диагноз, сразу пошли в ритуальные услуги. Одну такую пациентку ко мне привез муж. Она сначала даже никому не сказала о болезни. Родственники случайно обнаружили бланк с анализами и настояли, что нужно в больницу, а не на кладбище.
Одну такую пациентку ко мне привез муж. Она сначала даже никому не сказала о болезни. Родственники случайно обнаружили бланк с анализами и настояли, что нужно в больницу, а не на кладбище.
Всем пациентам, у которых диагностирован рак, нужна помощь психолога?
Не обязательно. У кого-то достаточно собственных сил, чтобы адаптироваться. Но многим не хватает личных ресурсов, и тогда нужна профессиональная помощь. Когда человек находится в состоянии аффекта, в очень сильном стрессовом состоянии, достучаться до него не всегда получается. Чаще всего нарушается сон, присутствует постоянная тревога и страх, он сложно воспринимает информацию и элементарно не понимает того, что пытаются донести до него врачи. Это усложняет процесс коммуникации пациента и онколога. Больной может многократно задавать одни и те же вопросы, ничего не может запомнить. Психотерапевт, назначая необходимую фармакотерапию для коррекции психических расстройств, помогает стабилизировать эмоциональное состояние пациента. И тогда становится возможной продуктивная работа пациента с врачами, и восприимчивость к лечению основного заболевания повышается.
И тогда становится возможной продуктивная работа пациента с врачами, и восприимчивость к лечению основного заболевания повышается.
Чвилева Оксана Викторовна — заведующая отделением психотерапии ГБУ имени братьев Бахрушиных
На V Межрегиональной научно-практической конференции «Розовая лента» Оксана Чвилева рассказывала о помощи психолога или психотерапевта женщинам, перенесшим РМЖ. Фото: zenskoezdorovie.ru
Тяжелых и неизлечимых заболеваний много. Почему именно онкобольные попадают в группу риска по суицидам?
У нас много мифов и суеверий вокруг рака. Эта болезнь до сих пор стигматизирована в обществе. Одна пациентка рассказывала: «Приходила соседка, пили с ней чай. И я рассказала, что поставили онкологический диагноз. Соседка тут же изменилась в лице, перестала пить чай из «заразной» чашки и больше не приходила». Представляете, какой это удар для человека? Он сразу чувствует себя неполноценным!
Фото: Сергей Красноухов / ТАСС
Часто раковые больные социально очень одиноки. Даже если у кого-то есть суперсемья, которая во всем его поддерживает, ощущение одиночества все равно присутствует. Родственники не всегда понимают, что чувствуют их близкие, пережившие рак. Пациенты в ремиссии рассказывают: тебя распирает, ты хочешь поговорить о предстоящих обследованиях и переживаниях по этому поводу, о страхе рецидива, о перспективах, да просто о том, как жить дальше. А тебе говорят: «Все уже прошло, сколько можно, давай на что-нибудь другое переключись, не нужно об этом думать». А как не думать, когда нужно проходить регулярные обследования, и как дамоклов меч постоянно висит над человеком мысль: вернется рак или нет?
Работа традиционного и онкопсихотерапевта отличается?
В работе с разными группами пациентов есть свои особенности, конечно. Мы учитываем, на какой стадии лечения находится пациент, какое лечение по основному онкологическому диагнозу он принимает. Например, есть препараты, которые не рекомендуется назначать во время химиотерапии или гормонотерапии, есть нежелательные сочетания лекарств. И наоборот — есть препараты выбора в данной ситуации. Мы все это должны иметь в виду, учитывать возможные побочные эффекты.
То есть врач из традиционного психдиспансера, если к нему обратится онкопациент с депрессией, не справится?
Справится, конечно. Если только больной к нему дойдет. А как раз в этом я сомневаюсь. К психиатрии, как и к онкологии, в нашем обществе особое отношение, обусловленное мифами и страхами. Даже в нашей больнице — приходишь в отделение к больному, знакомишься. Часто человек, когда слышит слово «психотерапевт», в ужасе машет руками: «Зачем мне это? Я не псих, у меня все нормально».
Важно, чтобы психологическую помощь можно было получить по полису ОМС. И чтобы она была в структуре онкологической службы, где человек проходит лечение и постоянно наблюдается. То есть чтобы пациенту не надо было за этим куда-то идти, ехать на другой конец города, в специализированные учреждения, которые стигматизированы обществом.
Лечение онкологического заболевания многоступенчатое, пациент сталкивается с разными врачами, его передают из рук в руки, поэтому человеку важно, чтобы был хотя бы один специалист, который знает полностью его историю, сопровождает и поддерживает его на всех этапах лечения. И даже после терапии, на этапе регулярных обследований.
И даже после терапии, на этапе регулярных обследований.
Фото: Shaun Best / Reuters
Допустим, пациенту врачи уже сказали, что перспектив остаться в живых у него нет. Не делаете ли вы хуже, когда будоражите его, стимулируя в нем какую-то надежду?
Мы работаем в команде с онкологами, обсуждаем случай каждого пациента и смотрим реальные медицинские прогнозы. Мы никогда не даем готовых рецептов, всегда отталкиваемся от конкретной ситуации человека. Пациент может провоцировать, спорить, говорить, что его борьба с болезнью бесполезна, что нет перспектив, что он не верит. Но если пациент пришел — это значит, что в глубине его души есть надежда, он хочет в чем-то себя убедить, хочет услышать противоположные аргументы. Иногда после консультации пациент уходит — и вроде бы ничего не изменилось, он остался при своем мнении, но через некоторое время опять приходит: «Вот мы тогда с вами говорили, я долго думал и решил, что нужно что-то менять».
А по поводу того, когда уже пора сдаваться, вот одна история: в этом году в ноябре на последнем Всероссийском съезде онкопсихологов в Москве выступала жена писателя, у которого был диагностирован рак гортани. Врачи сказали, что перспективы не очень хорошие, и надежд мало. Но они боролись, проходили необходимое лечение. Жена как могла его поддерживала, не давала опустить руки. Сил выходить из дома у него не было, поэтому музыкальные и литературные вечера, танцы жена организовывала дома. Она предложила сделать подборку его стихов и выпустить книгу, что вдохновило ее мужа, они это осуществили. Вскоре они продолжили лечение в Израиле. В октябре этого года его врач-онколог сообщил, что терапия окончена, рака у него больше нет.
Врачи сказали, что перспективы не очень хорошие, и надежд мало. Но они боролись, проходили необходимое лечение. Жена как могла его поддерживала, не давала опустить руки. Сил выходить из дома у него не было, поэтому музыкальные и литературные вечера, танцы жена организовывала дома. Она предложила сделать подборку его стихов и выпустить книгу, что вдохновило ее мужа, они это осуществили. Вскоре они продолжили лечение в Израиле. В октябре этого года его врач-онколог сообщил, что терапия окончена, рака у него больше нет.
Обращаются ли к вам за помощью родственники пациентов?
Недавно позвонила дочь пациентки, плачет: «Мама крайне тяжело переносит свою болезнь. У нее недавно случился очередной рецидив. Можно, мы придем вместе?» Приходят. Мама абсолютно спокойна, адекватна, понимает, что ее ждет. А дочка со слезами на глазах рассказывает, как все плохо. Я предлагаю дочке прийти на индивидуальную работу, потому что помощь тут больше всего требуется ей.
Иногда приходят родные и спрашивают: «Ну как там наш отец (мать), что думает, что рассказывает?» У нас работает правило конфиденциальности: все, что пациент говорит в кабинете врача, остается здесь же, мы ничего никому не передаем. В таких случаях предлагаем провести сеанс семейной психотерапии, и уже в присутствии всех вовлеченных сторон, при общем согласии, поднять какие-то проблемы. Но не за спиной пациента.
Часто ли близкие предают? И почему?
Тут о частоте не скажешь. Если я назову какую-то цифру — она будет означать только то, сколько таких историй попадается мне. И на вопрос, почему это происходит, не смогу ответить. Взять, например, две семьи. На первый взгляд события, поступки там могут быть одинаковыми, но вызваны они совершенно разными вещами. Было бы заманчиво выдать всем памятку, где подробно расписано, почему в жизни такое случается, а заодно — инструкцию, как себя вести, чтобы быть счастливым. Если бы все можно было упростить, наша работа не была бы такой долгой и сложной. У каждого есть мотивы и причины того или иного поведения. И у каждого есть свои возможности изменить что-то и поменять траекторию своей жизни.
Городская клиническая больница имени братьев Бахрушиных
Фото: Александр Иванов / um. mos.ru
Материалы по теме:
Но все же — от чего это зависит: от личностных особенностей, семейного стажа?
Личностные особенности, безусловно, играют роль. А длительность семейных отношений — не всегда. К нам недавно пришла пациентка, которая прожила с мужем 27 лет. И сейчас она поняла, что они жили каждый своей жизнью, были абсолютно чужими друг другу.
Мы работали с молодой девушкой. Не помню ее семейный стаж — наверное, не больше пяти лет. Сыну было года три. У пациентки была операция, потом химиотерапия. Муж очень ее поддержал. «Ну что ты плачешь, — говорит. — Подумаешь — облысеешь, это временно. Мы все побреемся налысо». И действительно, сам постригся, и ребенка тоже побрили. Такая солидарность.
***
P.S. На сайте департамента здравоохранения Москвы появился официальный комментарий о судьбе онкопсихотерапевтического отделения в ГКБ имени братьев Бахрушиных. Как сообщает ведомство, информация о ликвидации службы не соответствует действительности.
— Речь не идет о прекращении оказания консультативной и лечебной психотерапевтической помощи онкобольным в больнице имени братьев Бахрушиных, — поясняет ситуацию руководитель столичного департамента здравоохранения Алексей Хрипун. — Действительно, планируются некоторые структурные изменения, но они носят технический характер и никак не повлияют на процесс оказания медицинской помощи. Врачи, которые ранее принимали пациентов, по-прежнему будут оказывать им помощь в полном объеме. Специалисты-психологи будут по-прежнему принимать как амбулаторных пациентов, так и пациентов стационара.
Однако уведомление о ликвидации с 1 января 2019 года психотерапевтического отделения пока никто не отозвал. Опытные пациенты чиновникам не верят — требуют предъявить документальные доказательства с печатью и подписью. Больные люди бывают такими навязчивыми.
Советы психолога | Онкологический диспансер Санкт-Петербурга
Сложно представить себе, что чувствует человек, услышавший диагноз: рак. Многие считают это приговором и готовятся к худшему, отказываясь от борьбы и не веря в победу. А некоторые совершенно не хотят сдаваться и умирать. Если Вы узнали о своём онкологическом диагнозе – не расстраивайтесь и не отчаивайтесь. Ощущение, что «почва уходит из-под ног» может держаться в течение недели, а то и месяца, в зависимости от той эмоциональной поддержки, которую Вы получаете от окружающих. В этот момент рекомендуется не ждать от себя слишком много, нужны силы, чтобы это пережить. Вам необходимо помнить следующее:
Во-первых, в этот период непременно обратитесь к кому-либо из окружающих – к домашним, друзьям, психологу – чтобы те поддержали Вас своей любовью, своим пониманием, поддержкой в тяжёлые моменты перепадов настроения.
Во-вторых, не принимайте серьёзных решений относительно того, чем, в конце концов, кончится Ваше заболевание. Пациенты, которые приходят к выводу, что в будущем их ждут страдания, склонны к тому, чтобы на эмоциональном уровне отказаться от борьбы, а это может способствовать ухудшению физического состояния. Потрясение и растерянность непременно пройдут, и когда это случится, Вы спокойно и взвешенно сможете оценивать происходящее и думать о будущем.
Потрясение и растерянность непременно пройдут, и когда это случится, Вы спокойно и взвешенно сможете оценивать происходящее и думать о будущем.
Обратите внимание на то, что раннее обращение за психологической помощью, существенно снижают риск возникновения выраженных эмоциональных реакций на заболевание раком, которые осложняют процесс выздоровления.
На базе поликлинического отделения (2-ая Берёзовая аллея д.3/5) для пациентов и их родственников, создан кабинет психологического консультирования (№ 103), где оказывается психологическая помощь в виде индивидуального, семейного и группового консультирования, направленная на снижение сверхсильных и мучительных переживаний, разрушающие представление о безопасном существовании.
Индивидуальное консультирование поможет Вам справиться с состоянием беспомощности и одиночества, которое обычно возникает после того, как человек узнаёт об онкологическом диагнозе. Во время консультирования появляется возможность «отыскать» внутренние и внешние ресурсы для приобретения контроля над болезнью. Основная цель – помочь Вам достичь равновесия со средой, стабилизировать эмоциональное состояние, принятие болезни и её последствий.
Основная цель – помочь Вам достичь равновесия со средой, стабилизировать эмоциональное состояние, принятие болезни и её последствий.
В процессе работы с онкологическими пациентами я часто наблюдаю страдания в области сложных отношений с близкими людьми. Ситуация болезни может объединить домочадцев или напротив, обострить семейные отношения. Данное обстоятельство во многом зависит от особенностей взаимоотношений членов семьи до болезни, от тяжести онкологического диагноза и особенностей протекания болезни. Кроме того, родные могут переживать сходные с больным чувства, часто страдают от чувства вины и бессилия. Поэтому, основная цель семейной терапии – снижение общесемейного эмоционального напряжения, адаптация семьи к ситуации болезни онкологического пациента.
Групповая работа направлена на улучшение качества социальной жизни, приобретение навыков релаксации и визуализации, которые хорошо снимают напряжение и страх, столь свойственные онкологическим больным. Стресс и напряжение, которые переживают многие из пациентов, частично объясняются их трудностями в выражении отрицательных эмоций, особенно таких, как гнев и обида. Мы обучаем наших пациентов специальному методу освобождения от застарелых неприятных переживаний. Когда человек узнает, что он болен раком, у него часто возникает неуверенное отношение к жизни. Мы помогаем своим пациентам планировать свою жизнь на три, шесть и двенадцать месяцев вперед. Такое планирование часто помогает вскрыть проблемы, требующие немедленного разрешения.
Мы обучаем наших пациентов специальному методу освобождения от застарелых неприятных переживаний. Когда человек узнает, что он болен раком, у него часто возникает неуверенное отношение к жизни. Мы помогаем своим пациентам планировать свою жизнь на три, шесть и двенадцать месяцев вперед. Такое планирование часто помогает вскрыть проблемы, требующие немедленного разрешения.
Не оставайтесь наедине со своими переживаниями. Онкология это всего лишь диагноз, а не приговор.
ПРОЩЕНКО Светлана Александровна
Часы приема медицинского психолога: нечетная неделя: пн, чт – с 15:00 до 20:20, ср – с 09:00 до 14:30.
Четная неделя: пн – с 15:00 до 20:20, ср – с 09:00 до 14:30.
Запись на приём к медицинскому психологу Вы можете осуществить непосредственно в регистратуре поликлиники или по телефону: 607-03-03.
В России меняют правила помощи онкобольным. Почему часть врачей против нового порядка?
- Оксана Чиж
- Русская служба Би-би-си
Автор фото, Valery Matytsin/TASS
Онкологических больных в России могут лишить возможности самостоятельно выбирать медучреждение и лечащего врача. Новый порядок оказания помощи при онкологических заболеваниях фактически оставляет за региональными чиновниками право решать, куда направлять пациента — в федеральные медицинские центры или в местные больницы. Противники изменений считают, что когда эти нормы вступят в силу, сотни тысяч человек окажутся заложниками новой системы.
Новый порядок оказания помощи при онкологических заболеваниях фактически оставляет за региональными чиновниками право решать, куда направлять пациента — в федеральные медицинские центры или в местные больницы. Противники изменений считают, что когда эти нормы вступят в силу, сотни тысяч человек окажутся заложниками новой системы.
Приказ минздрава о новом порядке оказания помощи взрослым онкобольным вступит в силу с 1 января 2022 года. В апреле документ зарегистрировал минюст, несмотря на кампанию пациентов против его принятия в соцсетях и попытки представителей медотрасли внести свои коррективы.
Русская служба Би-би-си разбиралась, как будет устроена система лечения раковых пациентов и почему она вызывает столько вопросов в медицинском сообществе.
За пределы маршрутизации — за свой счет
С вступлением новых правил в силу определять маршрутизацию раковых больных в регионе будет орган госвласти — местное министерство здравоохранения.
В приказе закреплено, что региональные власти теперь будут составлять перечень медорганизаций, которые оказывают помощь онкопациентам, схему территориального закрепления медучреждений первичной и специализированной онкопомощи, а также список заболеваний, при которых проводятся телемедицинские консультации с федеральными медцентрами.
В документе остался пункт о возможности врача-онколога первичного кабинета отправить больного в федеральный медцентр для уточнения диагноза и определения тактики лечения.
Но пациенты и часть врачебного сообщества считают, что закрепленный в приказе порядок маршрутизации нарушит право пациента выбирать место лечения, которое гарантируется ему законом об основах охраны здоровья.
«А, извините, как это так — маршрутизация и «имеет право»? Это нарушение базового и описанного в федеральном законе принципа функционирования системы [здравоохранения]», — удивляется основатель Клиники доктора Ласкова онколог и гематолог Михаил Ласков.
Сейчас — и до 2022 года — маршрутизация по ОМС работает через выдачу направлений лечащим врачом. Причем, добавляет Ласков, пока выписать направление на обследование в федеральный центр онкопациенту может врач любой специальности. Новый приказ сужает эти возможности: теперь в подведомственные федеральным властям центры пациентов будут направлять врачи-онкологи центра амбулаторной онкологической помощи (ЦАОП) или первичного онкокабинета.
«То есть мы уже взяли и ограничили базовое право врача направлять своего пациента туда, куда он считает нужным, потому что только онколог из ЦАОПа или кабинета [теперь] может это сделать» — подчеркивает Ласков.
По действующему порядку, лечащий врач и сейчас вправе отказать пациенту, требующему направить его из регионального медучреждения в федеральный центр, если не считает эту просьбу оправданной. «Направление — это всегда согласие врача, что это нужно, и согласие пациента туда идти, это предмет договоренности», — напоминает Ласков.
Но теперь, считает онколог, региональный врач в этом вопросе становится полностью зависимым от чиновников.
«Даже если он выдал втихаря [направление в клинику, не входящую в одобренный местными властями перечень], проблема-то в чем: им нельзя воспользоваться, — говорит основатель Клиники доктора Ласкова. — Пациент обратится с этим направлением в какую-нибудь организацию, которая не входит в маршрутизацию. И эта организация его не возьмет, потому что ей не заплатят».
До нового приказа врач мог пренебречь рекомендациями регионального минздрава: маршрутизация существовала в виде «локального приказа»: «ну не соблюли, и что, нигде в законе не написано, что это основание не платить по ОМСным тарифам», — объсняет онколог.
Теперь выход за пределы установленного региональными чиновниками списка медучреждений — это нарушение порядка и основание не оплачивать оказанные услуги.
«То есть теперь, когда медицинская организация выставит фонду [ОМС] или страховой компании счет, то страховая компания на совершенно законных основаниях скажет: тут же в порядке написано, что надо маршрутизации придерживаться, а ты вот не придерживался. Значит, сорри, за свой счет» — резюмирует Ласков.
Консилиумы в строго определенных условиях
Тактику лечения онкологических больных устанавливает консилиум. В новом порядке сказано, что он должен включать в себя врачей-онкологов, радиотерапевта, а также нейрохирурга, когда речь идет об опухолях нервной системы, и проводиться он может в лишь в определенных условиях.
Документ определяет их так: «Тактика лечения устанавливается консилиумом врачей… медицинской организации, в составе которой имеются отделения хирургических методов лечения злокачественных новообразований, противоопухолевой лекарственной терапии, радиотерапии».
То есть получается, что из лечебного процесса выпадает часть негосударственных онкологических клиник, которые работают в Москве и других крупных российских городах, подчеркивает глава российского общества специалистов по опухолям головы и шеи Али Мудунов.
Мудунов — участник проекта «Онконавигатор», который разработал дорожные карты для онкобольных, и заведующий профильным отделением клинического госпиталя Лапино «Мать и дитя». Этот центр участвует в программе ОМС и, по словам врача, в месяц оказывает помощь нескольким сотням пациентов с раковым заболеваниями из Подмосковья и других российских регионов, где получить высокотехнологичную медпомощь и следовать нужной тактике лечения получается редко.
Этот центр участвует в программе ОМС и, по словам врача, в месяц оказывает помощь нескольким сотням пациентов с раковым заболеваниями из Подмосковья и других российских регионов, где получить высокотехнологичную медпомощь и следовать нужной тактике лечения получается редко.
Новый порядок проведения консилиума ударит не по таким учреждениям, как Лапино, а по небольшим частным клиникам, которые формально не соответствуют заявленным в приказе требованиям, говорит Мудунов.
Автор фото, Vladimir Smirnov/TASS
«Мы должны понимать, что в принятии решения о лечении или диагностике онкологического заболевания главную роль играют не машины, не инструменты, не оборудование, а врач, — говорит Мудунов, — В этой системе координат нужен просто анализ информации, с которой пришел пациент. Пациент может принести с собой результаты обследования и прийти на консилиум в любую частную клинику, где есть специалисты нужного уровня. Для того чтобы ему был поставлен диагноз и назначено лечение, необязательно, чтобы в этой клинике имелось отделение лучевой терапии, как это прописано в новом порядке».
В итоге, считает Мудунов, из общего числа медорганизаций, которые принимают онкобольных в рамках ОМС, выпадет довольно много учреждений.
«Это, помимо прочего, увеличивает еще больше нагрузку загруженных и без того госучреждений — как федеральных, так и региональных. И на самом деле это приведет к еще большему снижению эффективности в оказании помощи: к увеличению нагрузки на уже загруженные учреждения, к увеличению очередей и к увеличению времени принятия решений, несмотря на то, что временные промежутки по диагностике, оказанию помощи четко регламентированы» — уверен Мудунов.
Телемедицина, с помощью которой приказ предлагает проводить консилиумы, по мнению врача, не решает проблему в том формате, в котором эта услуга существует сейчас: на практике организация удаленных консультаций может занимать не пару дней, как ожидается, а от недели и больше.
Коллега Мудунова Михаил Ласков полагает, что у пункта о консилиумах может быть и другое негативное следствие: по мнению онколога, в приказе это положение сформулировано таким образом, что оно подрывает «базовый принцип автономности врача».
Созыв консилиума происходит по инициативе лечащего врача, из приказа же, по мнению Ласкова, следует, что такие консультации — его обязанность даже в тех случаях, когда без них можно обойтись.
«То есть получается, есть врач-онколог поликлиники. Пришел к нему человек, говорит: «У меня родинка плохая, на меланому похожа». Самая плановая вещь, которую в любой поликлинике любой онколог смотрит. А дальше он что делает? Он теперь вообще ничего не может сделать. В его организации должен быть хирург-онколог и радиотерапевт. Он не может даже консилиум собрать, потому что их нет в поликлинике», — говорит Ласков.
«Все российское и международное образование предполагает, что если врач получил диплом, потом он прошел специализацию, прошел ординатуру, это означает, что его роль — принимать пациентов и назначать им лечение или обследование. Иначе он вообще-то нужен зачем? — недоумевает врач. — Я вот как онколог теперь зачем? Для чего? Чтобы справку выписать? Чтобы деньги взять?»
Невидимые пациенты
Какие именно инструменты после вступления в силу нового порядка остаются у пациента для того, чтобы добиться направления в Москву, — неясно.
Сейчас, если онкобольной недоволен качеством помощи в своем регионе и по каким-то причинам не может добиться от лечащего врача направления в Москву или Петербург, у него все еще остаются способы бороться.
«Например, есть опция написать заявление на имя главного врача выдать официальный отказ. Можно жаловаться в страховую компанию, в местный минздрав или департамент здравоохранения, в федеральный минздрав или даже в прокуратуру, добиваться таким образом того, чтобы попасть в клинику, где ты хочешь лечиться», — говорит Анастасия Кафланова, директор «Фонда борьбы с лейкемией».
Фонд, помогающий людям с гематологическими онкозаболеваниями, сотрудничает с федеральными центрами и рядом региональных клиник. Основной поток пациентов, нуждающихся в дорогостоящем лечении, которое далеко не всегда оплачивается полностью за счет ОМС, приходит из этих учреждений и от конкретных врачей.
Автор фото, AFP
Кафланова опасается, что с новым порядком увеличится доля больных, которые не смогут в нужный момент добиться требующейся помощи в федеральных клиниках, а значит — и не попадут в поле зрения организации.
«Ни для кого не секрет, что уровень оснащенности и уровень кадрового оснащения по стране — очень неоднородный и сильно разнится. Еще есть практика, когда врачи просто боятся просить о помощи. Потому что считается, что нас все есть в регионе, в нашей больнице все есть, — говорит директор «Фонда борьбы с лейкемией», — В этом есть еще и какая-то дополнительная психоэмоциональная нагрузка на врача. В конечном счете страдает опять пациент. Для нас как для фонда они будут просто невидимы. Для пациента это может быть жизненно важно, критически важно».
«Упорядочит систему»
Сторонники нового приказа, однако, считают, что он — напротив — упорядочит систему оказания помощи.
«Введены единые требования к медицинским организациям, оказывающим помощь онкобольным, в том числе к их мощности, структуре. Важно, что теперь любое медучреждение, независимо от формы собственности, в том числе частное, оказывающее помощь по профилю «онкология», может на общих основаниях участвовать в оказании медицинской помощи пациенту. Порядок не устанавливает запретов и не ограничивает права граждан на выбор медицинской организации и врача», — цитирует «Медвестник» главного внештатного специалиста-онколога минздрава, гендиректора НМИЦ радиологии академика РАН Андрея Каприна.
Порядок не устанавливает запретов и не ограничивает права граждан на выбор медицинской организации и врача», — цитирует «Медвестник» главного внештатного специалиста-онколога минздрава, гендиректора НМИЦ радиологии академика РАН Андрея Каприна.
Би-би-си направила в минздрав России запрос с просьбой разъяснить, как будут действовать закрепленные в документе нормы, которые вызвали наибольшее беспокойство во врачебной среде.
Однако на момент публикации, спустя неделю после обращения, ответа не последовало.
Эксперты: раковые больные стали жить дольше
- Адам Бримлоу
- Корреспондент Би-би-си по медицинским вопросам
Подпись к фото,
Эксперты проанализировали данные за 40 лет о выживаемости больных при 20 различных видах рака
За последние 40 лет средняя продолжительность жизни британцев, у которых был диагностирован рак, увеличилась с одного года до почти шести лет, свидетельствуют данные британского благотворительного фонда по оказанию поддержки онкологическим больным – Macmillan Cancer Support.
Эксперты пришли к такому выводу, проанализировав прогнозы выживаемости и реальные сроки продолжительности жизни при 20 видах рака в течение четырех десятилетий, зарегистрированные в рамках исследований Лондонского института гигиены и тропической медицины.
Вместе с тем сотрудники Macmillan Cancer Support указывают, что по ряду заболеваний прогресс не наблюдается: в частности, речь идет о случаях рака легких, желудка, пищевода, головного мозга и поджелудочной железы.
Представители британского министерства здравоохранения заявляют, что основное внимание сейчас уделяется именно тем видам, которые еще плохо поддаются лечению.
Победы и поражения
Подпись к фото,
Эксперты указывают, что хотя сейчас больше больных раком живут дольше, многие из них страдают от тяжелых последствий лечения
Показатель выживаемости при раке обычно вычисляется при подсчете числа людей, проживших год, пять или десять лет после того, как у них была диагностирована болезнь.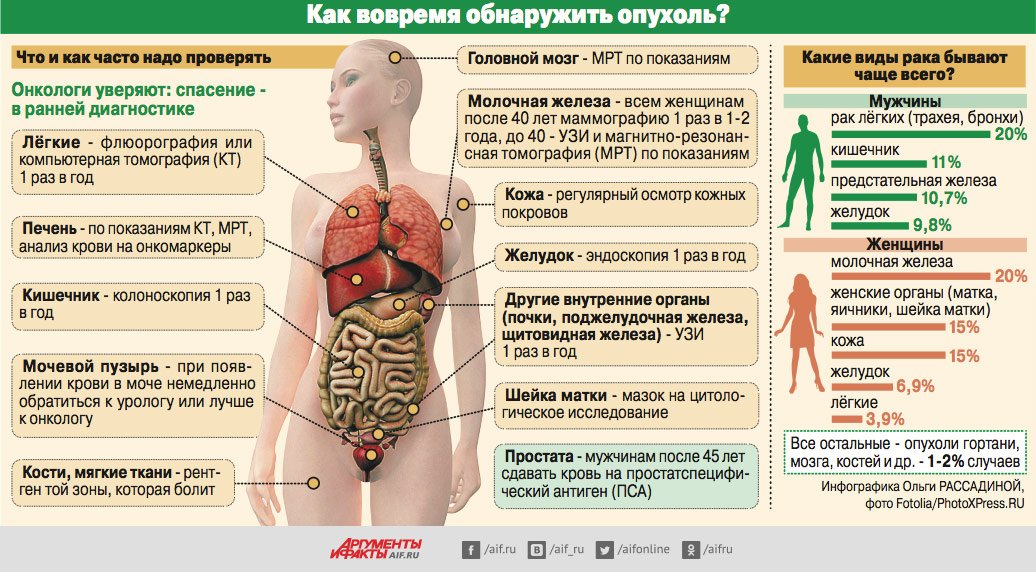
Эксперты Macmillan Cancer Support подсчитали среднюю выживаемость – то есть срок, при котором выживает половина всех пациентов.
«Именно показатель средней выживаемости дает наиболее точное представление о том, как долго могут прожить люди с разными видами рака, – указал глава организации Киран Дивейн. – Наконец, мы можем ответить на самый больной вопрос онкологического пациента: «Сколько мне осталось жить»?
Полученные данные показывают, что при шести видах рака выживаемость превышает 10 лет. Самый большой прогресс достигнут в сдерживании рака толстой кишки. На втором месте – лимфома (кроме лимфомы Ходжкина).
42-летней Дине Хатчинс из города Шеффилд диагностировали рак почти пять лет назад. Несмотря на тяжелую химиотерапию, она считает, что ей повезло.
«Это мог быть гораздо худший вид рака, но, к счастью для меня, это оказалась лимфома – один из видов рака, которые лучше всего поддаются лечению», – говорит она.
Однако, как свидетельствуют данные, для девяти отдельных видов рака выживаемость не превышает трех лет.
За последние 40 лет не было достигнуто почти никакого прогресса при раке легких, головного мозга и поджелудочной железы.
40-летнему Адриану Антвису тоже из Шеффилда весной диагностировали рак легких, и врачи сказали, что ему осталось жить меньше года. Он надеется, что полученные данные придадут новый импульс исследованиям именно таких неподдающихся лечению видов рака, как у него.
«Я бы охотно согласился на длительное и мучительное лечение, зная, что у меня есть шанс. Но этот рак не лечится совсем, и с этим нужно смириться», – говорит он.
Эксперты Macmillan Cancer Support указывают, что хотя сейчас все больше больных раком живут дольше, многие из них страдают от тяжелых последствий лечения, таких, как, например, бесплодие, поражение легких и сердца. Многие больные нуждаются в психологической поддержке.
Представитель британского минздрава Пол Берстоу сообщил, что правительство сотрудничает с организацией Macmillan Cancer Support в оказании помощи больным раком.
«Очень важно, чтобы раковые больные получали полную поддержку, необходимую для того, чтобы справиться с долговременными последствиями этой болезни», – указал он.
Раковый диагноз: 11 советов, как справиться с болезнью
Диагноз рака: 11 советов, как справиться с ситуацией
Если у вас диагностирован рак, знание того, чего ожидать, и составление плана дальнейших действий может помочь облегчить это напряженное время.
Персонал клиники Майо
Узнать, что у вас рак, тяжело. После того, как вам поставили диагноз «рак», вы можете чувствовать тревогу, страх или подавленность и задаваться вопросом, как вы сможете справиться в предстоящие дни. Вот 11 советов, как справиться с диагнозом «рак».
Узнайте факты о своем раковом диагнозе
Постарайтесь получить как можно больше основной и полезной информации о вашем диагнозе рака, чтобы принять решение о вашем лечении.
Заранее запишите свои вопросы и опасения и возьмите их с собой. Попробуйте спросить:
- Какой вид рака у меня?
- Где рак?
- Он распространился?
- Можно ли вылечить мой рак?
- Какова вероятность того, что мой рак можно вылечить?
- Какие еще анализы или процедуры мне нужны?
- Каковы мои варианты лечения?
- Чем мне поможет лечение?
- Чего ожидать во время лечения?
- Каковы побочные эффекты лечения?
- Когда следует вызвать врача?
- Что я могу сделать, чтобы предотвратить рецидив рака?
- Насколько вероятно, что мои дети или другие члены семьи заболеют раком?
Подумайте о том, чтобы взять с собой члена семьи или друга на несколько первых приемов у врача, чтобы помочь вам запомнить то, что вы слышите.
Вы также можете подумать, сколько вы хотите знать о своем раке. Некоторым людям нужны все факты и подробности, поэтому они могут быть очень вовлечены в процесс принятия решений. Другие предпочитают изучать основы и оставляют детали и решения своим врачам. Подумайте, какой подход лучше всего подходит для вас. Сообщите своему медицинскому персоналу, что вы предпочитаете.
Другие предпочитают изучать основы и оставляют детали и решения своим врачам. Подумайте, какой подход лучше всего подходит для вас. Сообщите своему медицинскому персоналу, что вы предпочитаете.
Держите линии связи открытыми
Поддерживайте честную двустороннюю связь со своими близкими, врачами и другими людьми после того, как вам поставили диагноз рака.Вы можете чувствовать себя особенно изолированным, если люди пытаются защитить вас от плохих новостей или если вы пытаетесь создать сильный фронт. Если вы и другие люди искренне выражаете эмоции, вы все можете получить силу друг от друга.
Предвидеть возможные физические изменения
Сейчас — после постановки диагноза рака и до начала лечения — самое подходящее время для планирования изменений. Подготовьтесь сейчас, чтобы вы могли лучше справиться позже.
Спросите своего врача, каких изменений вам следует ожидать.Если наркотики вызывают выпадение волос, советы экспертов по имиджу относительно одежды, макияжа, париков и шиньонов могут помочь вам почувствовать себя более комфортно и привлекательно. Страховка часто помогает оплатить парики, протезы и другие приспособления.
Члены групп поддержки больных раком могут быть особенно полезны в этой области и могут дать советы, которые помогли им и другим.
Также подумайте, как лечение повлияет на вашу повседневную деятельность. Спросите своего врача, можете ли вы рассчитывать на продолжение вашего обычного распорядка дня.Возможно, вам придется провести время в больнице или часто посещать врача. Если ваше лечение потребует отпуска от ваших обычных обязанностей, примите меры для этого.
Вести здоровый образ жизни
Это может улучшить ваш энергетический уровень. Выберите здоровую диету, состоящую из разнообразных продуктов, и достаточно отдыхайте, чтобы справиться со стрессом и усталостью от рака и его лечения.
Физические упражнения и участие в приятных мероприятиях также могут помочь.Последние данные свидетельствуют о том, что люди, которые продолжают заниматься физическими упражнениями во время лечения, не только лучше справляются с болезнью, но и могут жить дольше.
Позвольте друзьям и семье помочь вам
Часто друзья и родственники могут выполнять поручения, обеспечивать транспорт, готовить еду и помогать вам по хозяйству. Научитесь принимать их помощь. Принятие помощи дает тем, кто заботится о вас, ощущение того, что они вносят свой вклад в трудное время.
Также поощряйте свою семью принимать помощь, если она необходима.Диагноз рака затрагивает всю семью и добавляет стресса, особенно тем, кто ухаживает за больным. Принятие помощи соседей или друзей с едой или домашними делами может иметь большое значение для предотвращения выгорания опекуна.
Пересмотрите свои цели и приоритеты
Определите, что действительно важно в вашей жизни. Найдите время для занятий, которые наиболее важны для вас и придают вам наибольшее значение.
Если нужно, попробуйте найти новую открытость с близкими. Поделитесь с ними своими мыслями и чувствами.Рак влияет на все ваши отношения. Общение может помочь уменьшить тревогу и страх, которые может вызвать рак.
Старайтесь вести обычный образ жизни
Сохраняйте свой обычный образ жизни, но будьте готовы изменить его по мере необходимости. Возьмите один день за один раз. Легко упустить из виду эту простую стратегию в стрессовые времена. Когда будущее неопределенно, организация и планирование могут внезапно показаться непосильными.
Подумайте, как ваш диагноз повлияет на ваши финансы
Многие непредвиденные финансовые трудности могут возникнуть в результате диагноза рака.Для вашего лечения может потребоваться время вдали от работы или длительное время вдали от дома. Учтите дополнительные расходы на лекарства, медицинское оборудование, поездки на лечение и оплату парковки в больнице.
Многие клиники и больницы ведут списки ресурсов, которые помогут вам финансово во время и после лечения рака. Поговорите со своей медицинской командой о возможных вариантах.
Вопросы, которые следует задать, включают:
- Придется ли мне отпрашиваться с работы?
- Потребуется ли моим друзьям и родственникам отвлечься от работы, чтобы побыть со мной?
- Оплатит ли моя страховка эти процедуры?
- Покроет ли моя страховка стоимость лекарств?
- Сколько будут мои наличные расходы?
- Если страховка не оплатит мое лечение, существуют ли программы помощи, которые могут помочь?
- Имею ли я право на получение пособия по инвалидности?
- Как мой диагноз влияет на мое страхование жизни?
Поговорите с другими больными раком
Иногда кажется, что люди, у которых не диагностирован рак, не могут полностью понять, что вы чувствуете.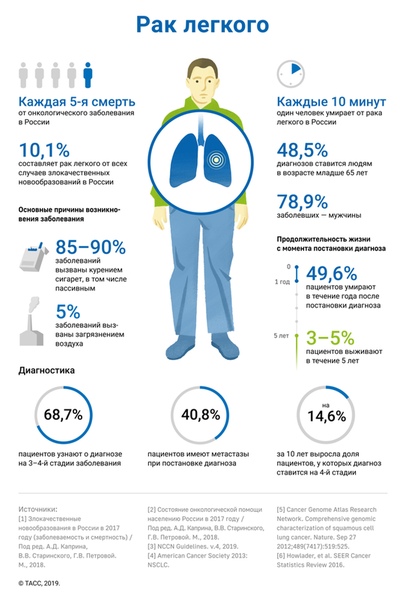 Вам может помочь общение с людьми, которые были в вашей ситуации. Другие выжившие после рака могут поделиться своим опытом и дать вам представление о том, что вы можете ожидать во время лечения.
Вам может помочь общение с людьми, которые были в вашей ситуации. Другие выжившие после рака могут поделиться своим опытом и дать вам представление о том, что вы можете ожидать во время лечения.
Возможно, у вашего друга или члена семьи был рак. Или вы можете связаться с другими выжившими после рака через группы поддержки. Спросите своего врача о группах поддержки в вашем районе или обратитесь в местное отделение Американского онкологического общества. Онлайн-доски объявлений также объединяют выживших после рака. Начните с Сети выживших после рака Американского онкологического общества.
Бороться со стигмами
Некоторые старые стигмы, связанные с раком, все еще существуют. Ваши друзья могут задаться вопросом, заразен ли ваш рак. Коллеги могут сомневаться в том, что вы достаточно здоровы, чтобы выполнять свою работу, а некоторые могут отстраниться, опасаясь сказать что-то не то. У многих возникнут вопросы и опасения.
Определите, как вы будете справляться с поведением других по отношению к вам. По большому счету, другие будут брать с вас пример. Напомните друзьям, что даже если рак был пугающей частью вашей жизни, они не должны бояться находиться рядом с вами.
Разработайте собственную стратегию выживания
Так же, как лечение рака индивидуально для каждого человека, такова же и стратегия выживания. Идеи попробовать:
- Практикуйте техники релаксации.
- Честно поделитесь своими чувствами с семьей, друзьями, духовным наставником или консультантом.
- Ведите дневник, чтобы систематизировать свои мысли.
- Столкнувшись с трудным решением, перечислите плюсы и минусы каждого варианта.
- Найдите источник духовной поддержки.
- Выделите время, чтобы побыть одному.
- Оставайтесь вовлеченными в работу и отдых, насколько это возможно.
То, что утешало вас в трудные времена до того, как у вас диагностировали рак, может облегчить ваши тревоги сейчас, будь то близкий друг, религиозный лидер или любимое занятие, которое заряжает вас энергией. Обратитесь к этим удобствам сейчас, но также будьте готовы попробовать новые стратегии выживания.
Получите самую свежую медицинскую информацию от экспертов Mayo Clinic.
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Узнайте больше об использовании данных Mayo Clinic.
Чтобы предоставить вам наиболее актуальную и полезную информацию, а также понять, какие
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Подписаться!
Спасибо за подписку
Наш электронный информационный бюллетень Housecall будет держать вас в курсе последней медицинской информации.
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить попытку
сент.19, 2020
Показать ссылки
- Не торопясь: поддержка людей, больных раком. Национальный институт рака. http://www.cancer.gov/cancertopics/takingtime. По состоянию на 22 августа 2017 г.
- Rock CL и др. Рекомендации по питанию и физической активности для выживших после рака. CA: Раковой журнал для клиницистов. 2012;62:242.
- Баллард-Барбаш Р. и др. Физическая активность, биомаркеры и исходы заболевания у выживших после рака: систематический обзор. Журнал Национального института рака.2012;104:815.
- Мойнихан Т.
Дж. (экспертное заключение). Клиника Майо, Рочестер, Миннесота, 22 августа 2017 г.
Подробнее
.
Приспособление к жизни с раком
Диагноз рака влияет на многие аспекты вашей жизни — независимо от того, узнали ли вы, что у вас рак, проходите лечение или завершили лечение. Вы, вероятно, чувствуете как физические, так и эмоциональные изменения, которые могут повлиять на то, как вы себя чувствуете и как живете.
Эти изменения могут повлиять на повседневную жизнь, но есть способы справиться с ними.
Что делать с диагнозом рак
Когда вы узнаете, что у вас рак, вам может показаться, что ваша жизнь перевернулась с ног на голову. Поначалу это может показаться ошеломляющим, но знание того, чего ожидать, может помочь вам чувствовать себя более непринужденно.
Как только пройдет шок от известия о том, что у вас рак, начнется процесс внесения изменений.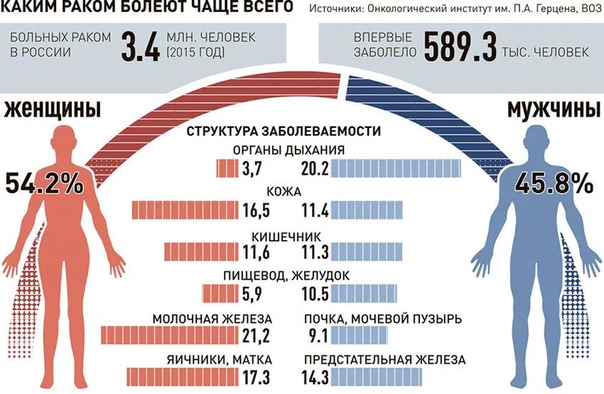 Возможно, вам придется изменить ситуацию в своей жизни, когда вы начнете лечение.Возможно, вам придется научиться новым способам общения со своими близкими и с лечащим врачом. И у вас, вероятно, есть много вопросов о том, как справиться со всеми новыми проблемами, которые приносит рак. Следующие советы могут помочь.
Возможно, вам придется изменить ситуацию в своей жизни, когда вы начнете лечение.Возможно, вам придется научиться новым способам общения со своими близкими и с лечащим врачом. И у вас, вероятно, есть много вопросов о том, как справиться со всеми новыми проблемами, которые приносит рак. Следующие советы могут помочь.
Свяжитесь со своими чувствами
Точно так же, как рак влияет на ваше физическое здоровье, он может вызвать широкий спектр чувств, к которым вы не привыкли. Наличие рака также может сделать многие чувства более сильными. Эти чувства могут меняться ежедневно, ежечасно или даже каждую минуту.Это верно независимо от того, находитесь ли вы в настоящее время на лечении, завершили лечение или являетесь другом или членом семьи больного раком. Все эти чувства нормальны .
Научитесь распознавать широкий спектр эмоций, которые вы можете испытывать, в том числе:
- Чувство подавленности
- Отказ
- Гнев
- Страх и тревога
- Надежда
- Грусть и депрессия
- Стресс и тревога
Расскажите своим друзьям и семье и позвольте им помочь
Разговор о своем раке может помочь вам справиться со всеми новыми эмоциями, которые вы испытываете. Подумайте о том, чтобы сообщить своей семье и друзьям о своем диагнозе. Это может повлиять на них так же, как и на вас. Люди в вашей жизни также могут волноваться, злиться или бояться.
Подумайте о том, чтобы сообщить своей семье и друзьям о своем диагнозе. Это может повлиять на них так же, как и на вас. Люди в вашей жизни также могут волноваться, злиться или бояться.
Как только люди узнают о вашем раке, некоторые спросят вас, как они могут помочь. Другие будут задаваться вопросом, что они могут сделать для вас, но не будут уверены, как спросить вас. Вы можете помочь своим друзьям справиться с новостями, позволив им как-то помочь вам. Например, попросите их подвезти вашу машину или сходить в магазин. Составьте список вещей, в которых, по вашему мнению, вам может понадобиться помощь, чтобы они могли выбрать то, что они могут сделать для вас.
Знайте, когда обращаться за профессиональной помощью
Если у вас есть чувства, которые переполняют вас или беспокоят вас, или которые продолжаются более 2 недель, поговорите со своей медицинской командой. Некоторые из этих симптомов могут включать:
- Чувство печали, которое не проходит
- Чувство беспомощности или безнадежности, как будто жизнь не имеет смысла
- Вспыльчивость или плохое настроение
- Тяжело думать или концентрироваться
- Нет интереса к хобби и занятиям, которыми вы раньше наслаждались
- Проблемы со сном
- Участвующее сердце
- Усталость, которая не проходит
Немедленно позвоните своему лечащему врачу, если у вас возникнут мысли о причинении себе вреда или самоубийстве.
Советы по преодолению трудностей
Есть много способов справиться со своими эмоциями. Следуйте этим советам, чтобы справиться с ситуацией:
- Говорите о своих чувствах, какими бы они ни были.
- Оставайтесь активными и питайтесь сбалансированно.
- Побалуйте себя тем, что вам нравится, например, горячая ванна, сон или любимая еда.
- Сходите в кино, поужинайте или сыграйте в игру.
- Получите помощь в повседневных делах, таких как приготовление пищи и уборка.
- Не пытайтесь сделать все сами.
- Не пытайтесь заставить себя быть счастливым.
- Не пытайтесь сделать слишком много за один день.
- Не отказывайтесь от здоровых привычек.
Узнайте больше о навыках выживания в нашем контрольном списке для пациентов.
Адаптация к «новой нормальности»
Те, кто прошел лечение от рака, описывают первые несколько месяцев как время перемен. Это не столько «возвращение к нормальной жизни», сколько выяснение того, что сейчас для вас нормально. Люди часто говорят, что жизнь приобрела новый смысл или что они смотрят на вещи по-другому.Ваш новый нормальный может включать:
Это не столько «возвращение к нормальной жизни», сколько выяснение того, что сейчас для вас нормально. Люди часто говорят, что жизнь приобрела новый смысл или что они смотрят на вещи по-другому.Ваш новый нормальный может включать:
- Изменения в том, как вы едите и чем занимаетесь
- Новые или другие источники финансовой, социальной или эмоциональной поддержки
- Нужна помощь в том, что вы раньше делали без проблем
- Постоянные шрамы на теле
- Эмоциональные шрамы от стольких переживаний
Вы можете увидеть себя по-другому или обнаружить, что теперь другие думают о вас по-другому. Какой бы ни была ваша новая норма, дайте себе время адаптироваться к изменениям.Возьмите его один день за один раз.
Как справиться со страхом повторения
Когда ваше лечение закончится, вы, вероятно, будете счастливы, что сможете вернуться к тому, что было раньше. В то же время вы можете чувствовать грусть и беспокойство. Очень часто думают о том, вернется ли рак и что происходит сейчас.
Очень часто думают о том, вернется ли рак и что происходит сейчас.
Страх перед возвращением рака — наиболее распространенная эмоциональная проблема, с которой сталкиваются люди после рака.
Рецидив рака определяется как рецидив рака после того, как вы закончили лечение, и рак не обнаруживался в вашем организме в течение некоторого времени.Обычно врачи называют это рецидивом, если признаков рака нет в течение года и более. Рак может вернуться в то же самое место, где он впервые появился, или он может появиться где-то еще в организме.
У вас могут возникнуть вопросы о возможности повторения, например:
- Придет ли когда-нибудь время, когда я буду уверен, что мой рак не вернется?
- На что следует обратить внимание, если я беспокоюсь о рецидиве?
- О каких симптомах, которые могут означать, что рак вернулся, я должен сообщить своему медицинскому персоналу?
- Что я могу сделать, чтобы снизить вероятность того, что мой рак вернется?
- Какие еще проблемы со здоровьем могут возникнуть у меня после лечения рака?
Беспокойство о том, что рак вернется, это нормально, особенно в течение первого года после лечения. Выжившие могут быть обеспокоены тем, что любой новый симптом может означать, что рак вернулся. Это может помочь вести дневник симптомов, чтобы обсудить их при следующем посещении врача. И спросите, каковы следующие шаги в последующем лечении рака.
Выжившие могут быть обеспокоены тем, что любой новый симптом может означать, что рак вернулся. Это может помочь вести дневник симптомов, чтобы обсудить их при следующем посещении врача. И спросите, каковы следующие шаги в последующем лечении рака.
И знайте, что, хотя многие люди говорят, что их страх перед возвращением рака со временем исчезает, такие вещи, как контрольные визиты, юбилейные мероприятия или болезнь члена семьи, могут заставить вас беспокоиться о своем здоровье. Это нормальное и хорошее время для поиска поддержки.
Жизнь с раком: восемь вещей, которые вам нужно знать
Примечание редактора: этот магазин является частью нашей рубрики «Жизнь с раком: уроки и советы от Криса Карра», которая первоначально была напечатана в специальном отчете «Новые ответы на вопросы о раке». из Scientific American.
Вместо того, чтобы сдаться отчаянию и безличному лечению, все большее число больных раком наделяют себя информацией и контролем над своим лечением. Тенденция находит признание в традиционной медицине и помогает людям, больным раком, вести более здоровый образ жизни.
Тенденция находит признание в традиционной медицине и помогает людям, больным раком, вести более здоровый образ жизни.
Опыт писателя и режиссера Криса Карра, у которого была диагностирована редкая неизлечимая злокачественная опухоль, показывает, насколько успешно можно лечить рак как хроническое заболевание.
Следующие справочники ресурсов предлагают советы по разработке стратегии лечения болезни, задавая правильные вопросы врачам и получая необходимую профессиональную и личную поддержку.
1. У вас рак: что теперь?
Диагноз: рак. У вас кружится голова, и вы чувствуете, что из вас высосали ветер. В долю секунды жизнь, какой вы ее знали, ушла. «Получение диагноза бросает всю вашу вселенную в свободное падение», — пишет Карр в своей книге 2007 года Crazy Sexy Cancer Tips. «Это не приукрашивание: рак — это сокрушительный удар, для обработки которого требуется время».
Первое, что вы должны сделать (сделав глубокий вдох и попробовав охладиться):
- Найдите лучшего врача для вашего заболевания: будьте готовы к поездкам и всегда получайте второе, третье и даже четвертое мнение, чтобы убедиться, что вы получаете лучшее лечение.

- Разработайте план лечения: соберите команду западных врачей, а также врачей-интеграторов (чтобы научить вас укреплять свой иммунитет и духовную стойкость), чтобы создать лучший рецепт выздоровления. Попросите семью и друзей скинуться и порыться в Интернете и на книжных полках в поисках информации. «Если вы хотите исцелиться, вы должны проявить инициативу, иметь право голоса и использовать его», — говорит Карр.
- Сосредоточьтесь на изменении образа жизни: «Единственное, что вы можете контролировать, — это то, что вы едите, что пьете и как двигаетесь», — говорит Карр.Она рекомендует изучать здоровую диету, физические упражнения и альтернативные методы лечения, такие как массаж, йога и медитация, чтобы улучшить и сохранить свое физическое и эмоциональное благополучие.
- Создайте систему поддержки: «Никто не понимает вас так, как другой человек, перенесший рак», — говорит Карр. «В этом есть невероятная сила».
- Живи! «Не ждите разрешения жить.
 То, что у вас рак, не означает, что ваша жизнь окончена», — настаивает Карр. «Начни жить. Это так просто.
То, что у вас рак, не означает, что ваша жизнь окончена», — настаивает Карр. «Начни жить. Это так просто.
2. Вопросы
Исследования показывают, что больные раком (и другими заболеваниями), которые вооружаются информацией, обычно чувствуют себя лучше и испытывают меньше побочных эффектов, чем те, кто просто следует предписаниям врачей, не задавая вопросов. Информирование дает им некоторый контроль над своей болезнью, и это чувство силы играет роль в процессе выздоровления. Правило №1: не пугайтесь своего врача. Попросите его или ее объяснить что-либо и все, что вы не понимаете.Заранее подготовьте вопросы (чтобы уменьшить стресс и риск забыть о них) и возьмите с собой блокнот, чтобы записывать ответы и другую важную информацию. Ниже приведены некоторые вопросы, которые вы должны задать:
- Что вызывает этот тип рака?
- Каковы факторы риска? Если это генетическое заболевание, подвержены ли другие члены семьи риску?
- Какие изменения образа жизни (диета, физические упражнения, отдых) вы рекомендуете?
- Каковы мои варианты лечения?
- Существуют ли действия, которых следует избегать, поскольку они могут вызвать или
усугубить симптомы? - Что произойдет, если появятся новые симптомы или усугубятся существующие?
- Какие медицинские анализы или процедуры необходимы? Как часто?
- На какой стадии мой рак? Что это обозначает?
- Каков мой общий прогноз или шанс на выздоровление?
- Каковы средние показатели выживаемости и излечения?
- Может ли моя болезнь перейти в ремиссию?
- Какое лечение рекомендуется?
- Как часто мне придется проходить лечение и как долго?
- Каковы возможные побочные эффекты?
- Каковы преимущества и риски каждого варианта лечения?
- Существуют ли альтернативные методы лечения? Кто они такие?
- Каковы ожидаемые результаты лечения?
- Является ли лечение болезненным? Если да, то есть ли способ сделать его более терпимым?
- Как долго длится восстановление? Потребуется ли пребывание в больнице?
- Когда я смогу возобновить свою обычную деятельность (если она была сокращена)?
- Мой рак распространился? Если да, то как это меняет решения о лечении?
- Имею ли я право на участие в каких-либо клинических испытаниях?
- Что произойдет, если мое заболевание будет прогрессировать, пока я участвую в клинических испытаниях?
- Кто оплачивает счета, если я участвую в клиническом испытании?
- Где я могу найти эмоциональную, психологическую и духовную поддержку?
- Кому я должен звонить с вопросами или проблемами в нерабочее время?
- Могу ли я связаться с вами или медсестрой, если у меня возникнут вопросы или появятся дополнительные симптомы? (Если
ответ «нет», ищите другого врача. )
)
3. Ваши шансы победить рак
Успех в борьбе с раком часто измеряется с точки зрения «пятилетней относительной выживаемости». Этот показатель представляет собой количество пациентов, которые все еще живы через пять лет после постановки диагноза, по отношению к числу тех, кто, как ожидается, выживет, если бы не заболел. Пять лет могут показаться не так уж и много, но это так, учитывая, что 67 лет — это средний возраст для постановки диагноза.
Ниже приведена выборка пятилетней относительной выживаемости для распространенных видов рака, диагностированных в период с 1996 по 2004 год.Эти показатели рассчитываются в рамках программы Национального института рака по наблюдению, эпидемиологии и конечным результатам (SEER), которая собирает данные о выживаемости из государственных реестров, охватывающих около 26 процентов населения США.
Показатели выживаемости значительно возросли за последние годы благодаря более раннему выявлению и более эффективному лечению. Пятилетняя относительная выживаемость пациентов с диагнозом любого типа рака в 1975 г. составляла 50%; этот показатель подскочил до 67 процентов в 2000 году.
Пятилетняя относительная выживаемость пациентов с диагнозом любого типа рака в 1975 г. составляла 50%; этот показатель подскочил до 67 процентов в 2000 году.
Имейте в виду, что показатели выживаемости сильно различаются в зависимости от типа рака и возраста пациента, пола, общего состояния здоровья, образа жизни и этнической принадлежности.Более подробную статистику можно найти на http://seer.cancer.gov
.
Показатели пятилетней выживаемости
Простата99%
Меланома (кожа)91%
Грудь89%
Эндометрий83%
Мочевой пузырь80%
Почка67%
Неходжкинская лимфома 65%
Толстая и прямая кишка64%
Яичник46%
Легкие и бронхи15%
Поджелудочная железа5%
4. Получение поддержки: советы, инструменты и нежность
Вам только что поставили диагноз «рак».Что теперь? Прежде всего, не пытайтесь справиться с этим самостоятельно. Позвольте семье и друзьям помочь и найдите других в вашей ситуации, на которых можно положиться.
Интернет-ресурсы:
- www.crazysexycancer.com: веб-сайт Карра. Есть вопросы? Хотите блюдо? Вы можете посетить ее интернет-сообщество, www.crazysexylife.com.
- http://berniesiegelmd.com и www.ecap-online.org: эти сайты врача Берни Сигела, автора книг «Любовь, медицина и чудеса» и «Мир, любовь и исцеление» (оба из Harper Paperbacks, 1990), предлагают информацию и инструменты. на основе науки о медицине разума, тела и духа.
- www.cancercare.org: Нужен профессиональный помощник по лечению рака? Попробуйте следующую лучшую вещь. Этот сайт предназначен для того, чтобы помочь пациентам ориентироваться в своем пути через рак — отвечать на вопросы, находить помощь или просто «слушать», когда им нужно выговориться.
- http://nccam.nih.gov: Национальный центр дополнительной и альтернативной медицины Национального института здравоохранения предоставляет здесь информацию об альтернативных и дополнительных методах лечения, открытиях и клинических испытаниях.

- http://hippocrateshealthinstitute.com: сайт Института здоровья Гиппократа, всемирно известного лечебного центра во Флориде.
- www.mercola.com: сайт альтернативной медицины и образования.
- www.heardsupport.org: Этот сайт специально предназначен для пациентов с гемангиоэндотелиомой, редким раком, которым страдает Карр.
- www.livestrong.org: Сайт семикратного победителя Тур де Франс и выжившего после рака Лэнса Армстронга.
- www.ulmanfund.org: Предоставляет программы поддержки и ресурсы для пациентов и их семей.Также полезно: загружаемая книга, написанная основателями Дугом и Дайаной Ульман.
- www.thechinastudy.com: «Китайское исследование» Т. Колина Кэмпбелла исследует взаимосвязь между питанием, раком и другими заболеваниями.
- www.cancer.gov: этот сайт Национального института рака является всеобъемлющим источником современных методов лечения и клинических испытаний (включая базу данных открытых испытаний).
- www.imtooyoungforthis.org: бесценный источник поддержки и исследований для выживших в возрасте от 20 до 30 лет и их семей.
- www.cancersurvivorsunite.org: Лагеря и программы поддержки для молодых людей, больных раком.
- www.youngcancerspouses.org: сайт, предназначенный для общения пар, сталкивающихся со взлетами и падениями, связанными с раком.
- www.cancerconsultants.com: содержит подробную, удобную для потребителя информацию о последних разработках в области лечения.
- www.americancancersociety.com: на этом сайте Американского онкологического общества представлена основная информация, альтернативные методы лечения, способы лечения болезни и программы поддержки.
- www.oncolink.com: этот сайт Пенсильванского университета предлагает ключевую информацию о раке и указатели.
- www.cancerguide.org: руководство по исследованию вашего заболевания, поиску клинических испытаний и изучению новейших традиционных и альтернативных методов лечения.

- www.cancer.net: сайт Американского общества клинической онкологии предоставляет информацию, одобренную онкологами, чтобы помочь пациентам принимать обоснованные решения о своем медицинском обслуживании.
- www.gildasclub.org: Этот сайт, названный в честь комика «Субботним вечером в прямом эфире» Джильды Рэднер, умершей от рака яичников, предоставляет сеть поддержки для пациентов и их семей.
- www.thewellnesscommunity.org: Wellness Community предоставляет поддержку и образование для больных раком и лиц, ухаживающих за ними, а также знакомит их с другими людьми, переживающими то же самое. Он предоставляет информацию о местных оздоровительных сообществах и даже предлагает виртуальное оздоровительное сообщество на испанском языке.
5.Медицинские ресурсы
Поиск врача, который специализируется на лечении рака, и выбор лечебного учреждения являются важными шагами в программе выздоровления любого пациента. Начать стоит с 63 онкологических центров, признанных Национальным институтом рака за «научное превосходство и способность интегрировать разнообразные исследовательские подходы» (http://cancercenters. cancer.gov/cancer_centers).
Вы также можете проверить, поддерживает ли Комиссия по раку Американского колледжа хирургов (www.facs.org/cancerprogram) одобряет данную программу. Некоторые из вещей, которые следует искать в онкологическом центре, включают низкий индекс смертности, высокое соотношение медсестер и пациентов и возможность участвовать в клинических испытаниях. Дополнительные советы см. на странице www.cancer.gov/cancertopics/factsheet/Therapy/doctor-facility. Вот подборка некоторых из самых уважаемых центров лечения рака по всей стране:
Онкологический институт Дана-Фарбер
Бостон
866-408-DFCI
www.dfci.harvard.edu
Мемориальный онкологический центр Слоана-Кеттеринга
Нью-Йорк
212-639-2000
www.mskcc.org
Комплексный онкологический центр Сиднея Киммела в Университете Джонса Хопкинса
Балтимор
410-502-1033
www.hopkinshospital.org/health_info/Cancer/index.html
Детская больница Филадельфии
215-590-1000
www. chop.edu/consumer/jsp/division/service.jsp?id=26696
chop.edu/consumer/jsp/division/service.jsp?id=26696
Комплексный онкологический центр Герцога
Дарем, Н.С.
888-ASK-DUKE
www.cancer.duke.edu
Техасский университет, доктор медицины Андерсона,
Онкологический центр
Хьюстон
877-MDA-6789
www.mdanderson.org
Медицинский центр Чикагского университета
888-UCH-0200
www.uchospitals.edu/specialties/cancer
Клиника Майо
Рочестер, Миннесота
(объекты также в Аризоне и Флориде)
507-284-2511
www.mayoclinic.org/cancer-treatment
Медицинский центр Вашингтонского университета
Сиэтл
206-598-4100
http://uwmedicine.Washington.edu/PatientCare/MedicalSpecialties/SpecialtyCare/UWMEDICALCENTER/Cancer
Медицинский центр Калифорнийского университета в Лос-Анджелесе
Лос-Анджелес
800-UCLA-MD1
www.uclahealth.org
6. 411 по медицинскому страхованию
Беспокоитесь, что ваша медицинская страховка не покроет ваше лечение? Хотите знать, имеете ли вы право на пособие по инвалидности? Эти веб-сайты могут помочь:
www. healthinsuranceinfo.net
healthinsuranceinfo.net
www.patientadvocate.org
www.patient.cancerconsultants.com
http://cancerguide.org/disability.html
www.thedisabilityexpert.com
www.ssa.gov/applyfordisability
7. Как сохранить здоровье
Пациенты, проходящие лечение, могут укрепить свои физические (и эмоциональные) резервы, правильно питаясь, занимаясь спортом и снижая уровень стресса (который ослабляет иммунную систему). Американский институт исследования рака, который финансирует исследования роли питания и физических упражнений в профилактике и лечении рака, рекомендует диету, состоящую как минимум на две трети из овощей, фруктов, цельнозерновых продуктов и бобовых.Ниже приведен обзор исследований, связанных с сохранением здоровья:
- Исследование 22 000 здоровых греков показало, что их «средиземноморская диета», богатая овощами, цельными зернами, оливковым маслом, фруктами и рыбой, снижает риск смерти от рака как минимум на 25 процентов.
 Другие исследования показали, что питательные вещества в темной листовой зелени могут ингибировать рост опухолевых клеток при раке молочной железы, кожи, легких и желудка, а зеленый чай может препятствовать развитию рака в клетках толстой кишки, печени, молочной железы и простаты.(Ведущая теория: флавоноиды в чае и каротиноиды в листовой зелени, действующие как антиоксиданты, могут защищать от рака, уничтожая свободные радикалы.)
Другие исследования показали, что питательные вещества в темной листовой зелени могут ингибировать рост опухолевых клеток при раке молочной железы, кожи, легких и желудка, а зеленый чай может препятствовать развитию рака в клетках толстой кишки, печени, молочной железы и простаты.(Ведущая теория: флавоноиды в чае и каротиноиды в листовой зелени, действующие как антиоксиданты, могут защищать от рака, уничтожая свободные радикалы.) - Пара исследований, проведенных в 2006 году, показала, что регулярные физические упражнения снижают вероятность смерти у пациентов с колоректальным раком на 61 процент. Результаты были получены даже у пациентов, которые не начали заниматься спортом до постановки диагноза.
- Исследование, проведенное в 2005 году, показало, что 92 процента из почти 3000 женщин с раком молочной железы, которые ходили пешком или выполняли другие упражнения по три-пять часов в неделю, все еще были живы через 10 лет после постановки диагноза, по сравнению с 86 процентами тех, кто занимался спортом менее часа в неделю.
- 30-летний обзор научной литературы, опубликованный в 2004 году, показал, что больные раком, которые чувствуют себя беспомощными или подавляют негативные эмоции, могут подвергаться большему риску распространения рака, чем те, кто принимает участие в их исцелении.
8. Взгляд в будущее: создать семью?
Означает ли раковый диагноз конец вашей мечте о семье? Одним словом — нет. Примечание для читателей: проверьте свои варианты, прежде чем приступать к лечению, которое может вызвать бесплодие.В случае, если вы не можете забеременеть, всегда есть суррогатное материнство и усыновление. Несмотря на то, что вы слышали, возможно усыновление, если у вас был рак. Ключ: выберите агентство и страну, которые открыты для работы с выжившими после рака.
Подробнее см.:
- www.fertilehope.org: На этом сайте представлены факты без прикрас о рисках фертильности, связанных с лечением рака, а также об альтернативах сохранения фертильности и материнства до, во время и после лечения.
В нем описываются показатели успеха, затраты и временные требования для различных процедур бесплодия, а также рассматриваются другие возможности, включая донорство яйцеклеток и сперматозоидов, суррогатное материнство и усыновление.
- www.pregnantwithcancer.org: Этот веб-сайт связывает только что забеременевших больных раком с другими больными подобным раком, которые уже были там, сделали это.
Советы, как прожить более долгую и полноценную жизнь с раком
Когда у вас рак, каждый день вы можете делать многое, чтобы не только пережить рак, но и чувствовать себя лучше и жить так, как вы можете.Независимо от того, находитесь ли вы на лечении или завершили его, вот советы по уходу за собой.
Ешьте разумно
Выбирайте хорошо сбалансированную диету. Это может дать вам и энергию, и силу. Он должен включать много:
Сокращение:
- Обработанные продукты
- Красное мясо
- Десерты
- Молочные продукты с высоким содержанием жира
Если вы проходите курс лечения, вам могут понадобиться дополнительные белки и калории. Но побочные эффекты, такие как тошнота, проблемы с глотанием или запор, могут привести к тому, что вы не захотите есть.Поговорите со своим врачом или диетологом об изменениях здорового питания, которые вы можете внести, чтобы получать достаточно здоровой пищи.
Но побочные эффекты, такие как тошнота, проблемы с глотанием или запор, могут привести к тому, что вы не захотите есть.Поговорите со своим врачом или диетологом об изменениях здорового питания, которые вы можете внести, чтобы получать достаточно здоровой пищи.
Упражнения
Будьте активны каждый день, если можете. Возможно, в некоторые дни вам не хочется заниматься спортом, но движение очень важно для вашего физического и психического здоровья. Упражнения помогут укрепить мышцы и улучшить равновесие. Это может снизить вероятность усталости или депрессии и может даже помочь вам жить дольше.
Старайтесь уделять 30 минут аэробной активности каждый день.Это то, что заставляет ваше сердце биться быстрее, например, прогулка, плавание или работа в саду. Работайте до 2 дней силовых тренировок, во время которых вы наращиваете мышцы, каждую неделю.
Прежде чем начать, поговорите со своим врачом. Они смогут дать вам некоторые идеи о том, какие упражнения могут работать лучше всего для вас. Получив рекомендации, выберите занятия, которые вам нравятся.
Получив рекомендации, выберите занятия, которые вам нравятся.
Поддерживайте здоровый вес
Рак может влиять на ваш вес. Вы можете потерять килограммы во время лечения, потому что не хотите есть или из-за неприятных побочных эффектов.Некоторые методы лечения, например, лечения рака, связанного с гормонами, например, рака молочной железы и простаты, могут привести к набору веса. Вы также можете стать тяжелее, потому что ваш распорядок дня изменился.
Спросите своего врача, какой должна быть ваша цель здорового веса. Используйте сочетание правильного питания, физических упражнений и здоровых привычек — например, не проводите слишком много времени, просто сидя перед телевизором, — чтобы достичь этой цели. У вашей медицинской бригады могут быть другие идеи, которые помогут вам поддерживать необходимый вес.
Связь с друзьями и семьей
Важно иметь систему поддержки, к которой можно обратиться, когда она вам понадобится.
Не бойтесь принимать помощь, будь то выполнение поручений, помощь по дому, подвозка к врачу или приготовление еды. Это также может помочь привести кого-то на ваши встречи, чтобы убедиться, что вы получите всю необходимую информацию.
Это также может помочь привести кого-то на ваши встречи, чтобы убедиться, что вы получите всю необходимую информацию.
Также важно иметь человека, с которым можно поговорить о своих чувствах. Помимо семьи и друзей, вы можете найти группу поддержки. Общение с людьми, которые переживают то же, что и вы, может помочь вам почувствовать себя менее одиноким и почувствовать себя частью сообщества.Ваш врач может помочь вам найти онлайн или личную группу.
Занимайтесь любимым делом
Легко думать, что все изменилось, когда у вас рак. Но сейчас идеальное время, чтобы решить, что действительно важно для вас. Делайте все, что вам нравится, и проводите дни с людьми, которые вам нравятся.
Попробуйте создать новый нормальный образ жизни и распорядок дня, но будьте открыты для изменений по мере их появления.
Бросьте курить
Держитесь подальше от табака. Если вы курите, остановитесь.И избегать людей, которые курят.
Отказ от привычки и воздержание от пассивного курения сохранит ваше здоровье и предотвратит развитие другого типа рака.
Не сдавайся, если споткнешься. Может потребоваться несколько попыток, прежде чем вы остановитесь навсегда. Большинству людей нужна помощь, чтобы бросить курить, поэтому обратитесь к врачу за лекарствами или советами, как бросить курить.
Ограничьте употребление алкоголя
Употребление алкоголя может увеличить ваши шансы заболеть некоторыми видами рака. Он также может взаимодействовать с некоторыми лекарствами во время лечения и повышать вероятность таких побочных эффектов, как язвы во рту.Алкоголь также может быть нездоровым способом справиться со стрессом, вызванным раком.
Если вы пьете, ограничьтесь одним напитком в день, если вы женщина. Если вы мужчина, два в день — это предел.
Не пьешь — не начинай.
Оставайтесь на приеме
Оставайтесь на связи со своей медицинской командой. Не пропускайте никаких проверок. Убедитесь, что вы знаете, за какими симптомами следует следить и какие последующие скрининговые тесты вам могут понадобиться. Задайте любые вопросы, которые у вас есть о том, как вы себя чувствуете или чего ожидать.
Жизнь с хроническим раком | Cancer.Net
Хронический рак — это рак, который невозможно вылечить, но который можно контролировать в течение нескольких месяцев или лет при постоянном лечении, также называемом расширенным лечением. Как и в случае с другими хроническими заболеваниями, такими как рассеянный склероз или диабет 1 типа, цель расширенного лечения рака состоит в том, чтобы помочь пациентам жить как можно дольше. Несмотря на то, что жизнь с раком на неопределенный срок непроста, ваша медицинская бригада может помочь вам справиться с проблемами выживания и длительного лечения.
Причины для продления лечения
Расширенное лечение продолжается в течение длительного времени после первоначального диагноза рака и первичного лечения. Люди могут получить расширенное лечение до:
Борьба с раком. Некоторые виды рака с большей вероятностью станут хроническими, включая лейкемию, лимфому, рак яичников и рак молочной железы.
 Длительное лечение может помочь предотвратить рост, распространение или прогрессирование болезни. Это иногда называют поддерживающей терапией.Например, люди с хроническим миелогенным лейкозом (ХМЛ) часто в течение многих лет ежедневно принимают лекарство, известное как ингибитор тирозинкиназы.
Длительное лечение может помочь предотвратить рост, распространение или прогрессирование болезни. Это иногда называют поддерживающей терапией.Например, люди с хроническим миелогенным лейкозом (ХМЛ) часто в течение многих лет ежедневно принимают лекарство, известное как ингибитор тирозинкиназы.Лечение запущенного рака. Метастатический рак, что означает, что рак распространился на другую часть тела, где он начался, также может стать хроническим. В прошлом многие люди не жили долго с метастатическим раком. Сегодня врачи часто могут лечить его в течение длительного периода времени, даже если они не могут вылечить его.
Предотвратить возвращение рака. Некоторым людям, чей рак был вылечен, может потребоваться длительное лечение, чтобы предотвратить его возвращение. Например, женщины с раком молочной железы на ранней стадии, чье заболевание было вылечено с помощью хирургического вмешательства или лучевой терапии, могут получать постоянную гормональную терапию.
Лечение хронического рака
Химиотерапия, применение препаратов для уничтожения раковых клеток, часто рекомендуется при хроническом раке. Вы можете получить тот же препарат или препараты, которые изначально использовались для лечения этого заболевания.Или вы можете получить новый препарат или комбинацию препаратов. Многие виды химиотерапии теперь можно принимать в виде рецептурных таблеток внутрь, а не внутривенно, через вену, в кабинете врача или в больнице.
Другие расширенные варианты лечения могут включать иммунотерапию, таргетную терапию, лучевую терапию или гормональную терапию. Ваш врач может также предложить клиническое испытание, в котором изучается расширенное лечение. Узнайте больше о различных методах лечения рака.
Тип расширенного лечения, которое вы получаете, зависит от:
Тип рака
Место локализации рака
Количество рака
Как далеко распространился рак
Доступные варианты лечения
Лечение, которое вы получали до
Ваш возраст
Ваше общее состояние здоровья
Ваши личные предпочтения
Ваш рак может оставаться неизменным с течением времени и не измениться во время длительного лечения. Это означает, что он находится под контролем. Лечение может быть прекращено, если рак находится в стадии ремиссии, и продолжено, если он снова начинает расти.
Это означает, что он находится под контролем. Лечение может быть прекращено, если рак находится в стадии ремиссии, и продолжено, если он снова начинает расти.
Рак также может проходить через циклы роста, уменьшения или кажущегося исчезновения. Если рак продолжает расти или распространяться, может быть рекомендовано другое лечение. Важно помнить, что хотя хронический рак может измениться, он не исчезнет полностью.
Как долго будет продолжаться расширенное лечение?
Нет конкретных сроков для продленного лечения хронического рака.Факторы, которые вы и ваша медицинская команда можете учитывать, включают:
Тип рака у вас
Тип лечения и рекомендуемый план лечения
Насколько хорошо рак контролируется лечением
Как лечение влияет на ваше физическое и эмоциональное состояние
Насколько запущен или агрессивен рак
Ваш возраст
Ваше общее состояние здоровья
Принятие решений в отношении хронического рака
Иногда лечение больше не может контролировать рак. Если вы решите прекратить лечение, это не означает, что вы или ваша медицинская команда сдались. Вместо этого ваше лечение направлено на облегчение симптомов и обеспечение дополнительной поддержки во всех сферах вашей жизни. Это называется паллиативной или поддерживающей терапией.
Может быть полезно подумать о целях вашего лечения, прежде чем принимать решение о продлении лечения. К ним могут относиться:
Жить дольше, даже с раком
Меньше симптомов рака
Меньше побочных эффектов от лечения
Поддержание физических и эмоциональных способностей
Наличие определенного качества жизни
У вашей семьи и друзей могут быть разные представления о вашем лечении.Они могут захотеть, чтобы у вас было более агрессивное лечение. Или они могут попытаться удержать вас от определенных видов лечения. Если это произойдет, поговорите со своей медицинской командой. Они могут помочь вам поговорить с вашими близкими, если вы этого хотите.
Советы по лечению хронического рака
Жизнь с хроническим раком может быть трудной. Эти советы помогут вам лучше справляться с болезнью и поддерживать хорошее качество жизни.
Вместе с врачом разработайте план оказания помощи в связи с выживанием. Ваш план ухода за переживающими должен содержать информацию о будущих осмотрах и тестах на рак, потенциальных побочных эффектах лечения, которое вы получаете, и идеи по улучшению вашего здоровья.
Поговорите с лечащим врачом о лечении рака и побочных эффектах лечения рака . Ваша команда может найти лучшие способы лечения побочных эффектов, которые вы испытываете.
Узнайте, как управлять своими лекарствами. Тщательное соблюдение инструкций по лечению, предоставленных вашим врачом, поможет вам получить максимальную пользу от каждого препарата.
Рекомендованные последующие анализы.
Эти медицинские анализы позволяют узнать, изменился ли ваш рак, и если да, то как.
Ознакомьтесь с реабилитацией вариантов. Реабилитация может включать в себя широкий спектр услуг, таких как физиотерапия, снятие боли, планирование питания и эмоциональное консультирование, которые могут сделать вас максимально независимыми и продуктивными.
Измените здоровый образ жизни. Следуйте установленным рекомендациям для хорошего здоровья, таким как отказ от курения, ограничение употребления алкоголя, правильное питание, управление стрессом и сохранение физической активности.
Спросите о финансовых ресурсах. Стоимость длительного лечения может возрасти. Ваша онкологическая бригада может предоставить направление к финансовым ресурсам.
Борьба с хроническим раком
Наличие хронического рака может вызвать у вас гнев, страх, тревогу или печаль. Говорить о том, что вас беспокоит, важно, даже если лечение работает хорошо. Спросите у своей медицинской бригады ресурсы, которые могут помочь вам справиться с ситуацией. Опции могут включать:
Поддержка лиц, осуществляющих уход
Когда лечение длится много месяцев или дольше, лица, осуществляющие уход, могут сосредоточиться на оказании физической, эмоциональной и практической помощи. В результате они могут испытывать такие симптомы, как усталость, проблемы со сном, депрессия и тревога. Ваша медицинская бригада также может предложить способы помочь лицам, осуществляющим уход, справиться с ситуацией.
Вопросы, которые следует задать вашей медицинской команде
Регулярная и открытая коммуникация с лечащим врачом очень важна, если у вас хронический рак. Вы можете задать им следующие вопросы:
Каковы мои расширенные варианты лечения? Какова цель каждого лечения?
Какой расширенный план лечения вы рекомендуете? Почему?
Какие клинические испытания открыты для меня? Где они находятся и как узнать о них больше?
Как долго, по-вашему, я смогу прожить при длительном лечении?
Какие побочные эффекты возможны в зависимости от лечения рака, которое я получаю?
Как это лечение повлияет на мою повседневную жизнь? Смогу ли я работать, заниматься спортом и заниматься своими обычными делами?
Кто будет координировать мое последующее лечение? Имеет ли он или она опыт лечения хронического рака?
Как долго я буду получать расширенное лечение?
Как долго, по-вашему, мне может помочь длительное лечение?
К каким специалистам мне нужно обратиться?
Какие дополнительные анализы мне потребуются? Как часто они мне будут нужны?
Как я узнаю, работает ли расширенное лечение или прогрессирует ли рак?
Кто может мне помочь, если я беспокоюсь о расходах на долгосрочное лечение рака?
Где я могу найти эмоциональную поддержку для себя и своей семьи?
Связанные ресурсы
Хорошо жить с раком | Everyday Health
Диагноз рака может изменить ритм вашей жизни, влияя на все, от того, что вы едите, до того, как вы путешествуете. У экспертов по раку есть советы, как разбить большие изменения на более мелкие шаги.
У экспертов по раку есть советы, как разбить большие изменения на более мелкие шаги.
Диета для Рак
Рак и побочные эффекты лечения, такие как боль и тошнота, могут затруднить прием пищи. Тем не менее, важно помнить, что питательная диета с достаточным количеством калорий и белка может помочь сохранить силу и уровень энергии, защитить от инфекций, облегчить усталость и тошноту, а также ускорить выздоровление.
Американское онкологическое общество (ACS) предлагает ряд советов о том, как получать достаточное количество пищи во время лечения рака.Его рекомендации включают следующие советы:
- Старайтесь есть две с половиной чашки фруктов и овощей каждый день. Включите цитрусовые и темно-зеленые и темно-желтые овощи.
- Сведите к минимуму продукты с высоким содержанием жиров (особенно животного происхождения). Выбирайте методы приготовления с низким содержанием жира, такие как запекание или жарка, а не жарение.
- Перекус в течение дня. Энергетические закуски — йогурт, хлопья и молоко, сыр и крекеры — помогут вам получить достаточное количество калорий и белка.
Продолжаются исследования связи между раком и питанием.
Упражнения при раке
В прошлом врачи обычно советовали больным раком не утомлять себя физическими упражнениями. Этот совет полностью изменился после того, как группа экспертов, созванная Американским колледжем спортивной медицины, обнаружила убедительные доказательства того, что даже полчаса аэробных упражнений, выполняемых три раза в неделю, могут бороться с тревогой, депрессией и усталостью, а также улучшать качество жизни и физические функции. .(Люди с раком должны работать со своими врачами, чтобы подобрать режим упражнений.) Группа также обнаружила, что для людей с диагнозом рака молочной железы, толстой кишки или простаты есть доказательства связи между физическими упражнениями и более продолжительной выживаемостью.
Управление лекарствами от рака
По данным Онкологического центра им. анализы крови и многое другое.Управление несколькими лекарствами может сбивать с толку, но у команды MD Anderson есть предложения, как оставаться организованным и соблюдать график:
- Купите органайзер для таблеток. Эти контейнеры, продаваемые в аптеках, имеют разные отделения для ежедневных таблеток. Есть модели с замком для защиты от детей, сигнализацией с напоминанием или автоматическим дозатором.
- Создайте свой органайзер. Поместите ежедневное лекарство в маленькую чашку (или две чашки, если вам нужно принимать таблетки два раза в день).
- Изготовление диаграмм и календарей. Составьте список таблеток, которые вам нужно принимать каждый день, а затем вычеркните каждое лекарство после того, как вы его примете. Поочередно маркируйте каждую бутылочку с лекарством наклейкой другого цвета, а затем прикрепляйте соответствующую наклейку к своему календарю после того, как вы примете таблетку.
Дополнительная и альтернативная медицина при раке
Люди, больные раком, часто обращаются за помощью не только к традиционной медицине. Хотя многие подходы в значительной степени не доказаны (например, употребление куркумы или яблочного уксуса) или потенциально опасны, ряд дополнительных методов лечения, по-видимому, безопасно облегчает симптомы рака или побочные эффекты лечения, согласно данным Национального института рака (NCI).Клинические испытания иглоукалывания, например, показали, что оно может облегчить тошноту и рвоту; исследования по ароматерапии эфирными маслами дали неоднозначные результаты.
Путешествие с онкологическим заболеванием
Если вы хотите или вам необходимо путешествовать во время лечения рака или вскоре после него, есть способы улучшить впечатления, сохраняя при этом свое здоровье. Национальная всесторонняя сеть по борьбе с раком предлагает множество советов:
- Получите разрешение от вашей медицинской бригады.
Попросите своего врача написать письмо на официальном бланке с объяснением вашего состояния, схемы лечения и лекарств, и всегда держите его при себе, особенно если у вас есть порт для внутривенных вливаний или другое внутреннее устройство, которое может вызвать вопросы во время досмотра в аэропорту.
- Планируйте поездку заранее . Заранее уведомите авиакомпанию, если вам потребуется дополнительный кислород, чтобы помочь вам приспособиться к давлению воздуха в салоне, или если вам требуется место у прохода, чтобы было легче вставать и периодически перемещаться по салону (большинство видов рака повышают риск того, что длительное время сидения может привести к тромбу).
- Приготовьтесь к неожиданностям. Задолго до поездки обязательно найдите в пункте назначения онкологическую больницу, врача и пункт неотложной помощи, которые могут предоставить лечение.Кроме того, дважды проверьте свою страховку, чтобы убедиться, что у вас будет страховое покрытие, пока вы находитесь вдали от дома.

Уход за больными раком на поздней стадии
Когда прекращать лечение рака
Если у вас рак и вы безуспешно перепробовали множество методов лечения, трудно понять, когда следует прекратить лечение. Иногда, даже при самом лучшем уходе, рак продолжает распространяться. Это трудно принять, но лучшим выходом для вас в этот момент может быть прекращение лечения рака.Вместо этого вы могли бы сосредоточиться на уходе, чтобы вам было комфортно и не было боли.
Ниже объясняется, как узнать, когда пора прекратить лечение и сосредоточиться на уходе в конце жизни. Вы можете использовать эту информацию, чтобы поговорить со своим врачом о возможных вариантах и выбрать наилучшее лечение для вас.
Рак лучше всего поддается лечению в первый раз.
Когда вы впервые лечите опухоль, есть надежда, что лечение уничтожит раковые клетки и предотвратит их повторное появление.Но если ваша опухоль продолжает расти, даже при лечении, вероятность того, что дополнительное лечение поможет, меньше.
Это особенно верно для солидных опухолей, таких как рак молочной железы, толстой кишки и легких, а также саркома. Врачи много знают о том, как эти виды рака увеличиваются или уменьшаются с течением времени и как они реагируют на лечение. Они обнаружили, что лечение за лечением практически не приносит пользы.
Когда пора задуматься о прекращении лечения рака?
Если вы прошли три разных курса лечения, и ваш рак увеличился или распространился, дальнейшее лечение обычно не поможет вам почувствовать себя лучше или увеличить ваши шансы на продолжительность жизни.Вместо этого более продолжительное лечение может вызвать серьезные побочные эффекты, которые укорачивают вашу жизнь и ухудшают качество оставшегося времени.
Тем не менее, почти половина больных раком на поздних стадиях продолжают получать химиотерапию, даже если она практически не может им помочь. Они в конечном итоге страдают, когда они не должны.
Как узнать, когда прекратить лечение?
И пациенту, и врачу может быть трудно говорить о прекращении лечения рака и сосредоточиться на уходе в конце жизни.Возможно, вам придется начать обсуждение. Ваш врач должен дать вам четкие ответы на любые вопросы, которые вы задаете.
Вам необходимо понять, насколько далеко зашел ваш рак. Спросите своего врача о стадии вашего рака и о том, насколько он распространился. Спросите о своем прогнозе или о том, как долго вам осталось жить. Никто не может знать точно, но ваш врач должен сказать вам диапазон месяцев или лет. И вам нужно знать, поможет ли дальнейшее лечение рака вам жить дольше. Попросите вашего врача объяснить риски и преимущества любого лечения.Борьба с раком больше не может быть лучшим решением для вас.
Иногда, если больше нет известных методов лечения и вы хотите продолжить попытки, вы можете присоединиться к клиническому испытанию. Клинические испытания предлагают новые, экспериментальные методы лечения. Спросите своего врача, имеете ли вы право на участие в клиническом испытании. Или проверьте www.clinicaltrials.gov.
В любой момент лечения вы можете получить помощь для облегчения симптомов и улучшения качества жизни. Это называется паллиативная помощь. Если вы решили, что больше не хотите лечиться от рака, пришло время сосредоточиться на паллиативной помощи, называемой хосписной.
Хосписная помощь улучшает качество вашей жизни.
Уход в конце жизни называется уходом в хосписе. Хоспис — это уход за вашими физическими, умственными и духовными потребностями в конце жизни. Он не лечит рак, но помогает избавиться от боли и других симптомов. И это поможет вам и вашей семье получить максимальную отдачу от времени, которое вы провели вместе.
Хосписная помощь может оказываться у вас дома, в хосписе или в больнице. Услуги включают:
- Врачебная и сестринская помощь
- Лечение боли
- Медицинское оборудование и лекарства для облегчения симптомов
- Консультации по поводу горя для семьи и друзей
- Услуги социального работника
- Временный уход, чтобы дать вашим опекунам передышку
Когда лучше всего обратиться в хоспис?
Вы можете достичь точки, когда для вас не будет более эффективных методов лечения рака.По данным Американского общества клинической онкологии (ASCO), именно тогда вам следует обратиться за помощью в хоспис. Возможно, вы достигли этой точки, если:
- Ваш врач считает, что вы не проживете больше шести месяцев.
- Нет других методов лечения с большей пользой, чем с риском.
- Вы хотите сосредоточиться на качестве жизни в оставшееся время.
Этот отчет предназначен для использования при разговоре со своим лечащим врачом. Это не замена медицинской консультации и лечению.Вы используете этот отчет на свой страх и риск.
© Consumer Reports, 2012 г. Разработан в сотрудничестве с Американским обществом клинической онкологии. Чтобы узнать больше об источниках, использованных в этом отчете, и условиях использования, посетите ConsumerHealthChoices.org/about-us/.
07/2014
.

